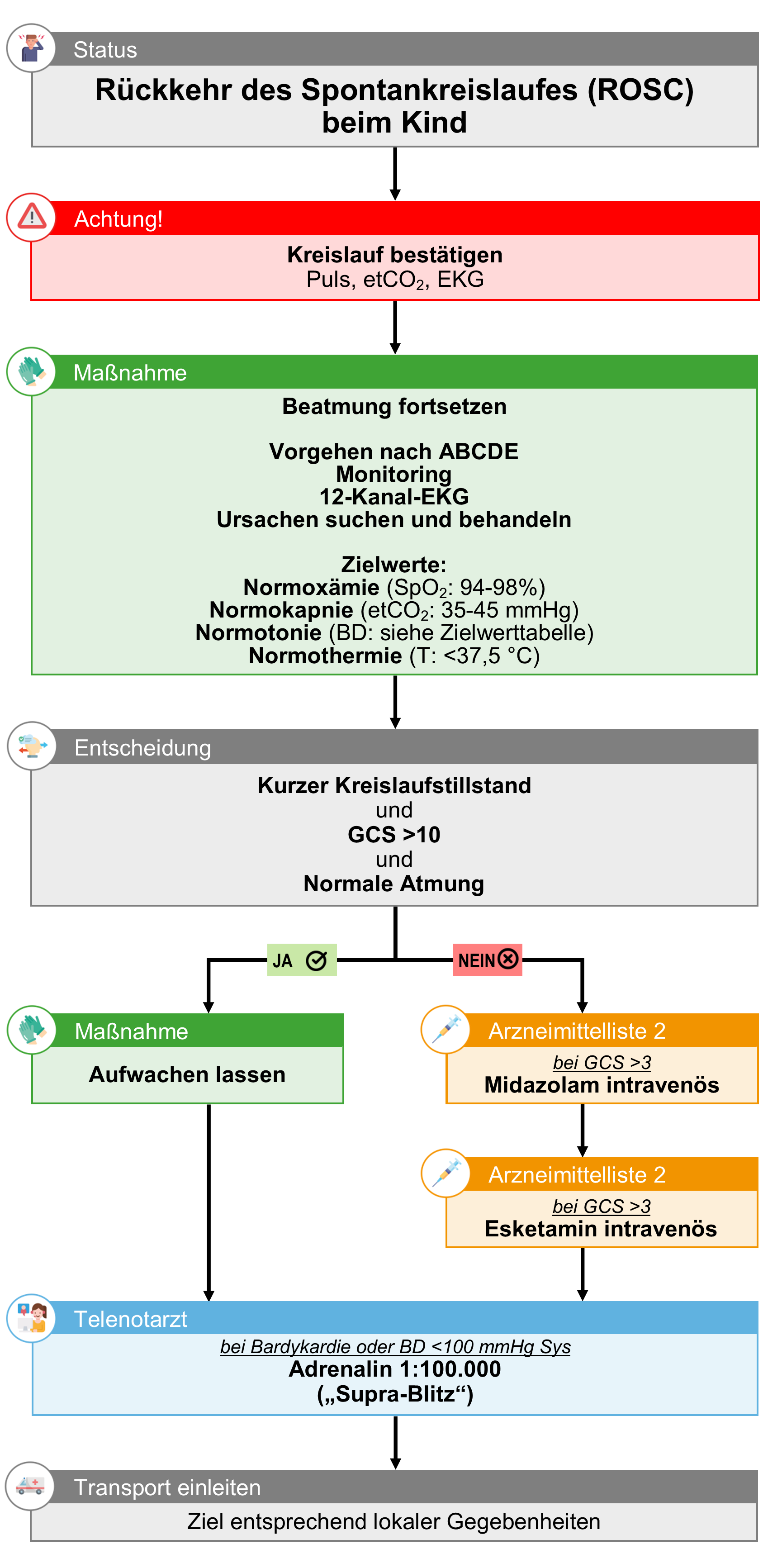
Rückkehr des Spontankreislaufes (ROSC) (Kinder)
Midazolam | intravenös | CPR | Kinder
| Dosierung |
|
|||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Art | Einzeldosis | |||||||||
| Zubereitung |
Nicht verdünnen 1 mg = 0,2 ml aus Ampulle zu 1 ml (5 mg/ml) |
|||||||||
| Freigabe | Verabreichung unter 12. vLJ nur nach TNA-Callback möglich. Wiederholungen nach TNA-Callback möglich. |
|||||||||
| Hinweis |
Alkohol, Psychopharmaka, Opioide verstärken die Wirkung und erhöhen damit die Wahrscheinlichkeit des Auftretens von Nebenwirkungen. |
|||||||||
| Kontraindikationen |
|
|||||||||
| Nebenwirkungen |
|
|||||||||
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. |
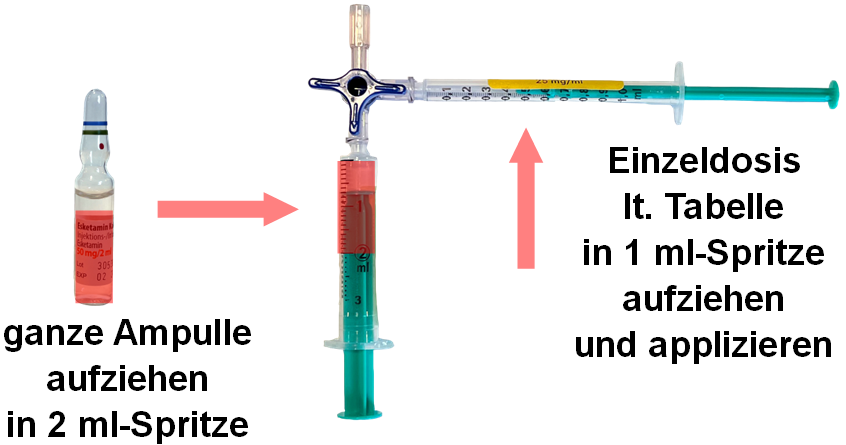
Esketamin | intravenös | CPR | Kinder
| Dosierung | 0,125 mg/kg KG (max. 15 mg) | ||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Art | 3x Wiederholung nach 5 Min möglich | ||||||||||||||||||||||||||||||||||||||||||
| Maximaldosis | 60 mg | ||||||||||||||||||||||||||||||||||||||||||
| Zubereitung |
Nicht verdünnen
|
||||||||||||||||||||||||||||||||||||||||||
| Freigabe | Verabreichung unter 12. vLJ nur nach TNA-Callback möglich. | ||||||||||||||||||||||||||||||||||||||||||
| Hilfestellung Dosierung |
Dosierung Esketamin 25 mg/ml intravenös (Formel) Halbes Körpergewicht ≙ Nachkommastelle(n) der Einzeldosis in Milliliter z.B. 40 kg Patient:in erhält 0,20 ml z.B. 50 kg Patient:in erhält 0,25 ml z.B. 58 kg Patient:in erhält 0,29 ml
Dosierung Esketamin 25 mg/ml intravenös (Tabelle, alternativ zur Formel)
|
||||||||||||||||||||||||||||||||||||||||||
| Hinweis | Für Kinder werden in der Literatur oft deutlich höhere Dosierungen angegeben. Das bezieht sich vor allem auf kleinere Kinder. Da im RKNÖ die eigenständige Gabe von Esketamin aktuell auf Kinder ab 12 Jahre beschränkt ist, wird aus Sicherheitsgründen vorerst eine einheitliche Einzeldosis für alle Patient:innen verabreicht. Eine Evaluierung für die Zukunft ist geplant. Die vorgesehene Dosierung dient vor allem dazu, die Schmerztherapie zu beginnen und die Zeit zu überbrücken, bis Personal vor Ort ist, das Erfahrung mit Kinder-Schmerztherapie hat. Es ist nicht vorgesehen, dass Notfallsanitäter:innen Kinder mit starken Schmerzen regelhaft ohne Notärztin/Notarzt versorgen. | ||||||||||||||||||||||||||||||||||||||||||
| Kontraindikationen |
|
||||||||||||||||||||||||||||||||||||||||||
| Nebenwirkungen |
|
||||||||||||||||||||||||||||||||||||||||||
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. | ||||||||||||||||||||||||||||||||||||||||||
Adrenalin 1:100.000 ("Supra-Blitz") | intravenös | Kinder
| Dosierung | 1-10 µg/kg KG |
|---|---|
| Art | Wiederholung alle 3-5 Min möglich |
| Zubereitung |
1 Ampulle Suprarenin® zu 1 mg/ml in 100 ml NaCL-Kurzinfusion zuspritzen 1 µg = 0,1 ml der Lösung
Aus dieser Kurzinfusion werden dann die Einzeldosen aufgezogen. 1-10 µg/kg KG = 0,1-1 ml/kg KG der Lösung |
| Kontraindikationen | im Notfall keine |
| Nebenwirkungen |
Im Notfall sind die Nebenwirkungen irrelevant und dauern nur kurz - das Arzneimittel ist hochpotent und muss korrekt dosiert werden. |
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. |
Therapieziel
- Verhindern eines weiteren Kreislaufstillstandes
- Sicherstellen eines möglichst guten Outcomes
Allgemeine Hinweise
- Patienten, die nur eine kurze Phase eines Kreislaufstillstands hatten (< 10 min zwischen Kollaps und ROSC), bei denen sofort eine normale zerebrale Funktion (GCS >10) zurückkehrt und die normal atmen, benötigen üblicherweise keine Atemwegsintervention oder Beatmungsunterstützung und sollen initial nicht sediert werden.
Airway
-
Atemwegs- und Beatmungsunterstützung soll nach Erreichen von ROSC fortgeführt werden.
-
Patienten, die nach ROSC komatös bleiben oder eine andere klinische Indikation für Sedierung und mechanische Beatmung haben, sollen tracheal intubiert werden, wenn dies nicht bereits während der CPR erfolgt ist.
-
Die tracheale Intubation (mit oder ohne Medikamente) soll nur von erfahrenen Anwendern mit hoher Erfolgsrate durchgeführt werden.
-
Die korrekte Lage des Tubus muss mittels Kapnographie mit Kurvenanzeige bestätigt werden.
-
Wenn kein erfahrenes Personal für die Intubation verfügbar ist, ist es angemessen, einen supraglottischen Atemweg (SGA) beizubehalten oder den Atemweg mit Basismaßnahmen zu sichern, bis Personal mit Erfahrung in medikamentengestützter Intubation verfügbar ist.
-
Patienten nach ROSC können eine medikamentengestützte tracheale Intubation benötigen.
Breathing
-
Unmittelbar nach ROSC soll 100 % Sauerstoff gegeben werden, bis die arterielle Sauerstoffsättigung (SpO₂) zuverlässig mittels Pulsoximetrie gemessen werden kann.
-
Sobald SpO₂ zuverlässig messbar ist, soll die inspiratorische Sauerstoffkonzentration so titriert werden, dass eine arterielle Sauerstoffsättigung von 94–98 % erreicht wird.
- Hypoxämie und Hyperoxämie nach ROSC soll vermeiden werden.
- Normokapnie soll nach ROSC angestrebt werden (≈ 35–45 mmHg).
- Eine lungenprotektive Beatmungsstrategie soll mit einem Tidalvolumen von 6–8 mL/kg Idealgewicht angewendet werden.
Circulation
- Hypotonie vermeiden und nach Kreislaufstillstand einen systolischen Blutdruck oberhalb des 10. Perzentils aufrechtzuerhalten.
| ROSC Blutdruck-Zielwerttabelle Kinder | ||
|---|---|---|
| Alter | Gewicht1 kg |
ROSC-BDsys mmHg |
| NG | 3,53-4 | >59 |
| 1 Mo | 4,53,5-5 | >62 |
| 2 Mo | 5,54,5-6,5 | >65 |
| 4 Mo | 76-8 | >68 |
| 6 Mo | 87-9 | >70 |
| 8 Mo | 97,5-10 | >71 |
| 10 Mo | 9,58-11 | >72 |
| 12 Mo | 108,5-11,5 | >73 |
| 18 Mo | 11,510-13 | >74 |
| 2 J | 12,511-14 | >75 |
| 3 J | 1513-17 | >76 |
| 4 J | 1715-20 | >77 |
| 5 J | 1916-23 | >80 |
| 6 J | 21,518-26 | >81 |
| 7 J | 24,521-31 | >83 |
| 8 J | 27,523-36 | >84 |
| 9 J | 3125-41 | >86 |
| 10 J | 3528-47 | >88 |
| 11 J | 3931-53 | >89 |
| 12 J | 4334-59 | >92 |
1) Durchschnittswert (Einzelwert) ≙ 50. Perzentile, Bereich (darunter, klein) ≙ 10. bis 90. Perzentile. Gerundet und vereinfacht
- Bei Arrhythmien unmittelbar nach ROSC den den BLL "Tachyarrhythmie" und "Bradykardie" folgen.
- Bei vermuteter kardialer Ursache BLL "Akutes Koronarsyndrom (ACS)" folgen.
Disability
- Bei Krampfanfällen BLL "Krampfanfall" folgen.
Temperatur
- Standardmäßig keine präklinische Kühlung vornehmen.
- Aktiven Wärmeerhalt nur bei traumatischem Kreislaufstillstand durchführen.
Quellenangaben
European Resuscitation Council and European Society of Intensive Care Medicine Guidelines 2025 Post-Resuscitation Care
Version
| Version BLLNOE 24.0.1 |
03/2025 |
Änderung Darstellung Klappboxen |
| Version BLLNOE 24.0 |
06/2024 |
Darstellung nach neuem Designkonzept Adrenalin inhalativ: Dosisänderung (1 mg -> 3 mg; Änderung S2k-Leitlinie) Prednisolon: Dosisänderung (250 mg -> 500 mg; Änderung S2k-Leitlinie) |
| Version 1.1 | 12/2021 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!