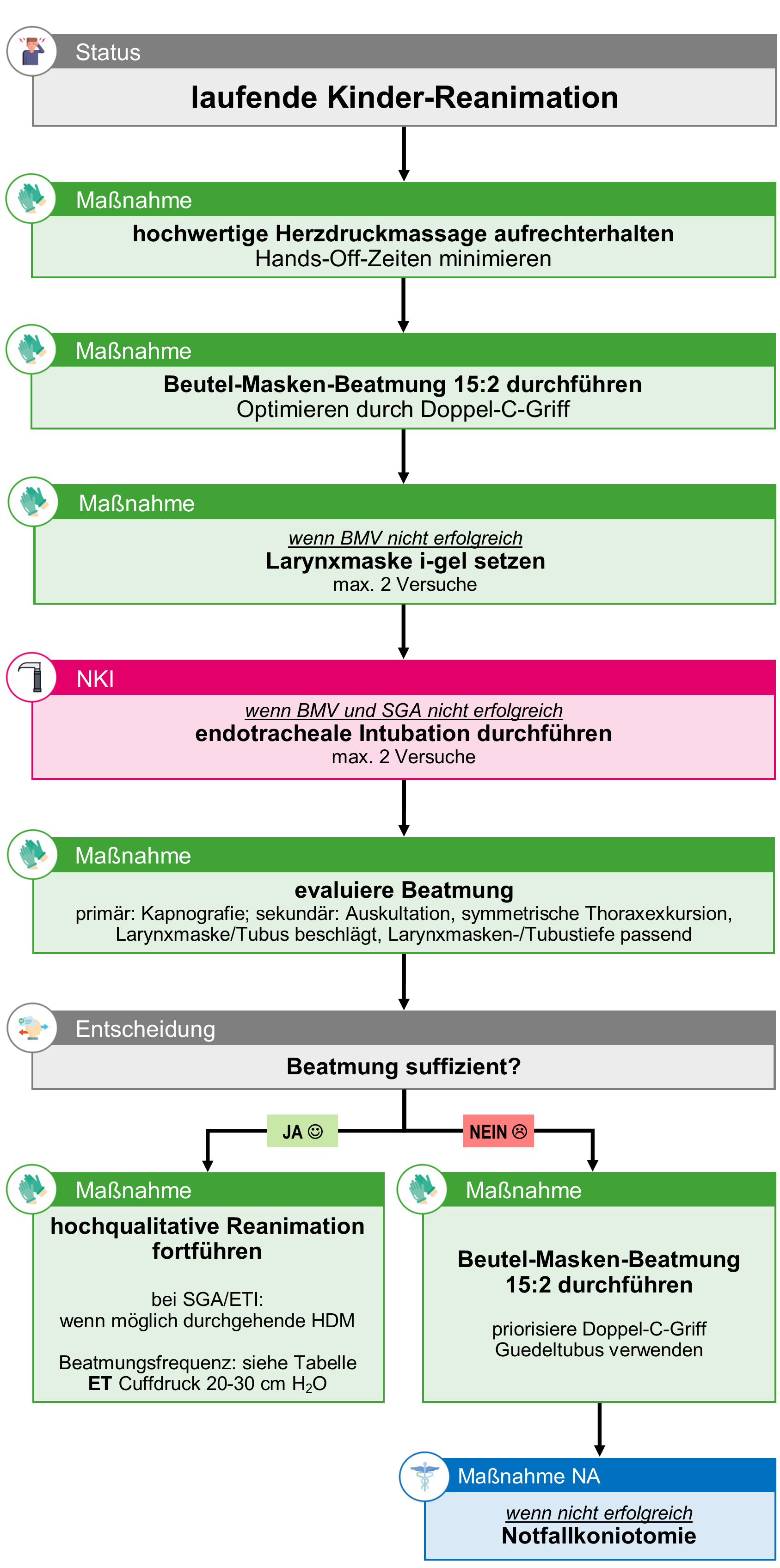
Atemwegssicherung bei Atem-Kreislauf-Stillstand (ALS) (Kinder)
(1) Larynxmaske i-gel setzen
| Beatmungsfrequenz bei Kindern (Normokapnie anstreben) | |
|---|---|
| Säuglinge | 25/min (alle 2,5 Sek.) |
| 1.-8. vLJ | 20/min (alle 3 Sek.) |
| 8.-12. vLJ | 15/min (alle 4 Sek.) |
| > 12. vLJ | 10/min (alle 6 Sek.) |
Quelle: ERC Guidelines 2025 for Paediatric Advanced Life Support
Vorgehen bei Beatmungsproblemen
Die Beutel-Masken-Beatmung ist als primäre Technik zur Beatmung von Kindern empfohlen und kann dauerhaft angewendet werden! Kommt es zu Problemen, lassen sich diese im Normalfall durch folgende Maßnahmen beheben:
- Optimieren der Kopfposition des Kindes (Körper auf eine Decke legen, Schulterrolle bis ~2. Lebensjahr...)
- Doppel-C-Griff anwenden
- Ist die Beutel-Masken-Beatmung nicht suffizient, soll ein SGA (i-gel) verwendet werden. Der i-gel funktioniert bei Kindern im Normalfall einfach und problemlos.
- Die endotracheale Intubation kann von NKI als Ultima Ratio, wenn alle anderen Maßnahmen keinen Erfolg zeigen, durchgeführt werden.
- Um das Risiko einer Regurgitation und Aspiration durch gastrointestinale Luftinsufflation zu vermeiden, sollen hohe Beatmungsdrücke vermieden werden.
- Kommt es zu einer Luftansammlung im Gastrointestinaltrakt und damit zu einem Zwerchfellhochstand, der die Beatmung erschwert oder unmöglich macht, muss eine Magensonde gelegt werden.
Beatmungsprobleme bei SGA/ETI:
| Finden der Ursache: DOPES | |
|---|---|
| D | Dislokation (Tubus verrutscht?) |
| O | Obstruktion (Verlegung durch Erbrochenes?) |
| P | Patient:in (Spannungspneumothorax? Erlangt Bewusstsein und wehrt sich gegen SGA/ET?) |
| E | Equipment (Leckage im Beatmungssystem? Sauerstoff leer? Schlauch abgeknickt?) |
| S | Stomach (Magenüberblähung? -> Magensonde!) |
| Problembehebung: HAND | |
|---|---|
| H |
|
| A | Absaugen (problemloses Einführen des Absaugkatheters in den Tubus zeigt Durchgängigkeit) |
| N | Neue Einstellung (relevant bei Verwendung eines Beatmungsgeräts) |
| D | Diagnostik: Kapnogramm beurteilen, wenn vorhanden: Ultraschall (sonst relevant für die Klinik) |
Quelle: Fandler, M., Gotthardt, P.: SOP Akutes Beatmungsproblem, Notfallmedizin up2date 2018; 13: 234-236
Empfohlener Aufbau der Beatmungsstruktur
Von Patient:in beginnend:
- Larynxmaske/Tubus (i-gel oder Endotrachealtubus)
- bei Kindern keine Tubusverlängerung (Gänsegurgel)
- Kinder-Beatmungsfilter (wenn nicht vorhanden -> ohne Filter beatmen!)
- Sensor Kapnometrie/Kapnographie
- Beatmungsbeutel (Alternativ: Beatmungseinheit)
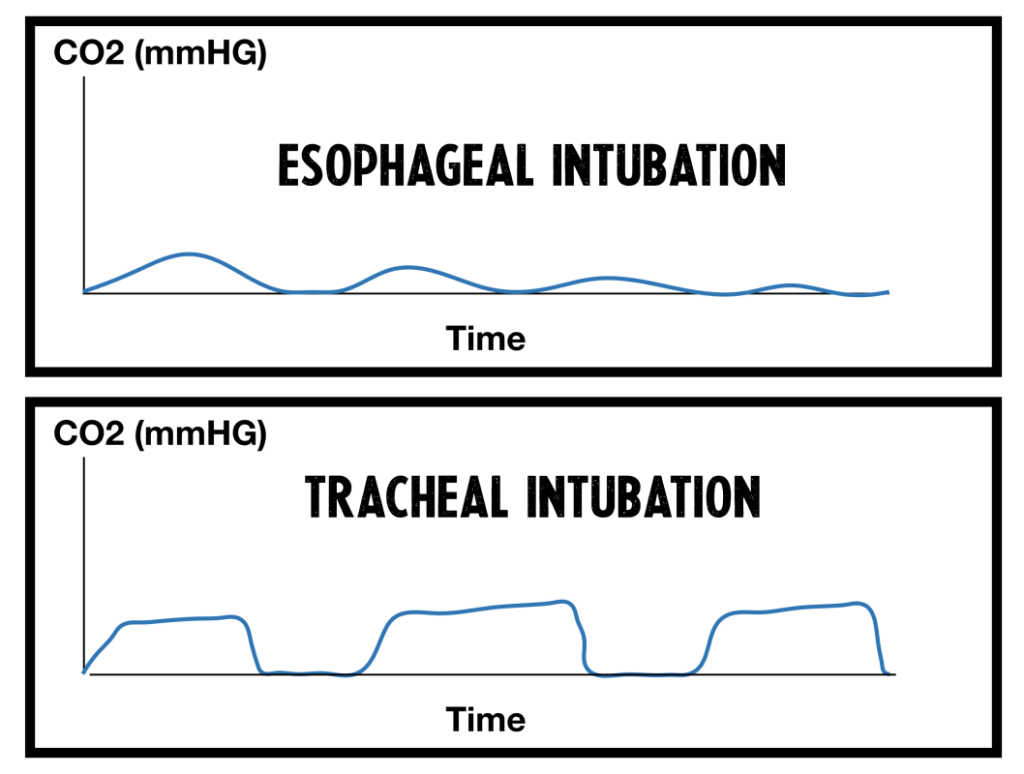
Interpretation Kapnographie
Maßnahmenbeschreibung Kapnometrie/Kapnografie
Quelle: criticalcare.now
Indikationen
Tubusadapter
- Endotracheal intubierter Patient
- Mit SGA (Laryngsmaske/Larynxtubus) intubierter Patient
Nasal-/Oraladapter
- Atemdepressiver Patient
- Bewusstseinsgestörter Patient
- Sedierter Patient
- Patient mit respiratorischer Störung
Kontraindikationen
- Keine
Benötigtes Material
- EKG-Monitor
- Kapnometrie Tubusadapter oder Nasal-/Oraladapter
Durchführung
Tubusadapter
| Nr. |
|
|---|---|
| 1 | Beide Sensoren mit dem Adapter konnektieren (Dreieck auf Dreieck) |
| 2 | Den Adapter zwischen Beatmungsbeutel und Beatmungsfilter platzieren (Optimale Anordnung: Tubus - Gänsegurgel - Beatmungsfilter - Kapnograpiesensor - Beatmungsbeutel) |
Nasal-/Oraladapter
| Nr. |
|
|---|---|
| 1 | Beide Sensoren mit dem Adapter konnektieren (Dreieck auf Dreieck) |
| 2 | Patient über die Maßnahme aufklären |
| 3 | Adapter in der Nase platzieren, mit den Kabeln hinter den Ohren fixieren und den Fixierring unter dem Kinn festziehen |
| 4 | Den Adapter und die Kabel mit Klebestreifen fixieren |
Erläuterungen
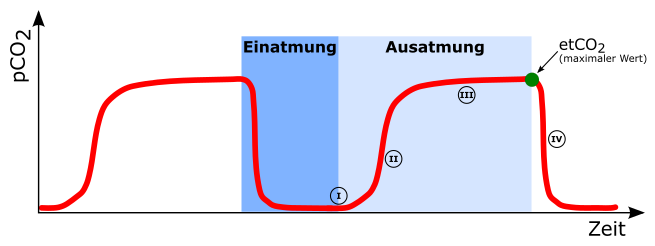
Kapnogramm
-
Phase I
Beginn der Exspiration. Zunächst wird die Luft des anatomischen Totraumes ausgeatmet. Da diese kein CO2 besitzt, kommt es während dieser Phase zunächst zu keinem Anstieg im Kapnogramm.
-
Phase II
In der weiteren Ausatmung wird zunehmend zur Luft aus dem anatomischen Totraum Gas aus den Alveolen ausgeatmet. Da dieses CO2 beinhaltet, kommt es zum schnellen Anstieg im Kapnogramm.
-
Phase III
In dieser Phase kommt es zum Abatmen der Luft aus den Alveolen. Da CO2-arme Luft des Totraumes nicht mehr vorhanden ist, kommt es zu einer Plateauphase im Kapnogramm. Der Übergang von Phase III zu Phase IV markiert den Beginn der Inspiration. In diesem Moment erreicht das CO2 am Detektor seinen Maximalwert. Dieser Wert wird als endtidales Kohlendioxid (etCO2) bezeichnet und spiegelt den CO2-Gehalt der Alveolen am besten wider.
-
Phase IV
Mit Beginn der Inspiration kommt es zum schnellen Abfall der CO2-Konzentration im Schlauchsystem.
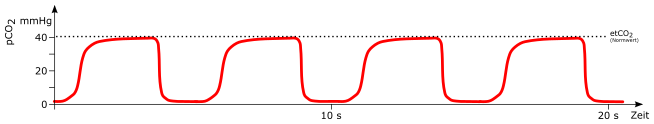
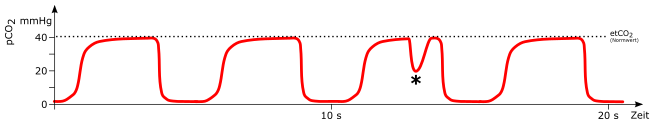
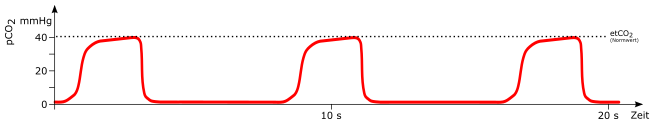
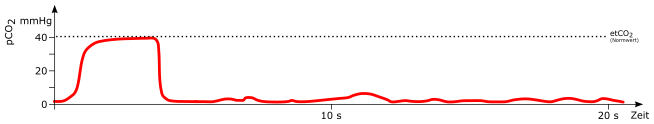
Normal
Atemzug
mögliche Ursachen:
-
spontaner Atemzug (*) bei beatmendem Patienten
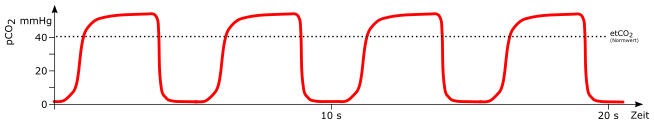
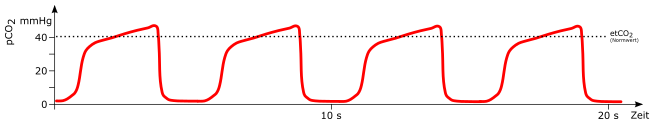
Erhöhte Frequenz
mögliche Ursachen:
- Hyperventilation
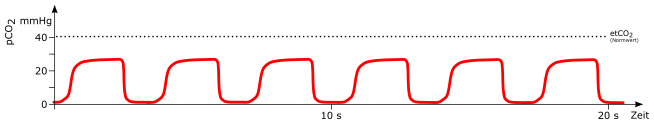
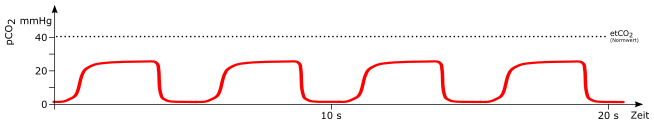
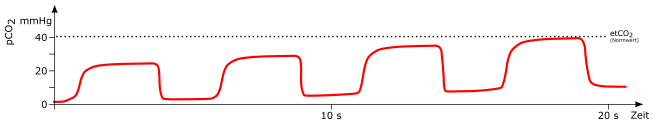
Erniedrigte Frequenz
mögliche Ursachen:
-
Hypoventilation
-
Schädel-Hirn-Trauma (Hirnstammschädigung)
-
Opiatüberdosierung / Opiatvergiftung
Exponentieller Abfall
mögliche Ursachen:
-
Herz-Kreislauf-Stillstand
-
Herzinfarkt mit verminderter Auswurfleistung
-
hoher Blutverlust / Volumenmangelschock
-
Lungenembolie
-
rascher Abfall des Blutdrucks
Konstant erhöht
mögliche Ursachen:
-
Hyperthermie
Konstant erniedrigt
mögliche Ursachen:
-
Reanimation
-
Atemwegsverlegung durch Schleim
-
Hypothermie
Hinweis für niedriges CO2 in der Lunge als Folge einer mangelnden Perfusion.
Plötzlicher Abfall auf Null
mögliche Ursachen:
-
Unterbrechung der Verbindung zum Beatmungssystem
-
Undichtigkeit im Probenentnahmesystem
-
versehentliche Extubation
-
vollständiger Atemwegsverschluss
Schrägstellung des Plateaus
mögliche Ursachen:
-
chronisch obstruktive Lungenerkrankung (COPD)
-
Asthma
-
teilweise Verlegung des Tubus
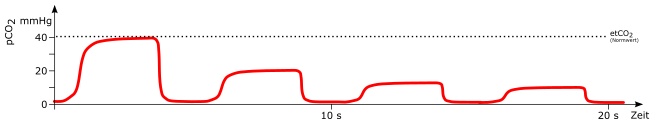
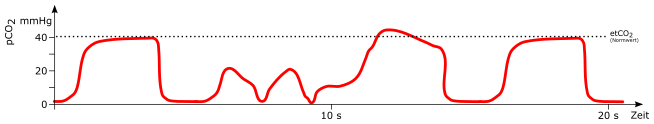
Irregulär
mögliche Ursachen:
-
temporäre Undichtigkeiten im Beatmungssystem
-
temporärer, teilweiser Verschluss des Beatmungssystem (zum Beispiel abknicken während Umlagerung)
Steigende Grundlinie
mögliche Ursachen:
-
Verunreinigung des Sensors
Quellenangaben
- Luxem J., Runggaldier K., Karutz H., Flake F. (2020) Notfallsanitäter Heute, 7. Auflage
- Enke K., Flemming A., Hündorf H.-P., Knacke P. G., Lipp R. Rupp P. (2019) Lehrbuch für präklinische Notfallmedizin , 6. Auflage
- flexikon.doccheck.com
- https://nerdfallmedizin.de/2022/08/01/nerdfacts-folge-4-2022-nasenbluten/
- https://rd-factsheets.de/fs/epistaxis/
- https://www.msdmanuals.com/de/profi/multimedia/video/wie-nasenbluten-behandelt-wird-epistaxis
- www.san-erlangen.de
Version
|
Kürzel |
Datum | Info |
|---|---|---|
| Version SCOPMNOE 24.0 | 09/2025 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!
NKI-Anwendung
- Blinde Intubationen ohne Sicht auf die Stimmritze sind nicht zulässig.
- Die ETI darf nur durchgeführt werden, wenn eine Möglichkeit zur Kapnographie besteht.
- ETI bei Kindern nur durch Anwender:innen mit Erfahrung oder als Ultima Ratio zur Lebensrettung, wenn eine Oxygenierung anderweitig nicht möglich ist.
- Die einschlägigen gesetzlichen Bestimmungen (Rezertifizierung, schriftliche Einzelermächtigung) sind zu beachten. Ohne schriftliche Einzelermächtigung durch den Chefarzt / ÄLRD ist eine Durchführung der ETI im RKNÖ nicht zulässig.
- Nach einer NKI-Anwendung ist dieses Formular auszufüllen.
ALS in Zweier-Teams
- Entscheidend für das Überleben ist die suffiziente Beatmung und hochqualitative Herzdruckmassage mit minimaler Unterbrechung! Bemühungen zur Durchführung erweiterter Maßnahmen dürfen diese Maßnahmen nicht gefährden.
Quellenangaben
ÖRK-Arzneimittelliste 03/2024 (ÖRK/Gremium der Bundeschefärzte der österreichischen Rettungsorganisationen)
ERC-Guidelines 2021: Lebensrettende Maßnahmen bei Kindern (Paediatric Life Support, PLS)
S1-Leitlinie Prähospitales Atemwegsmanagement 2019 (Deutschland)
Erläuterungen
Die Behandlungsleitlinie ist in dieser (oder sehr ähnlicher) Form international üblich für ALS-Personal.
Die Behandlungsleitlinie entspricht der aktuellen wissenschaftlichen Empfehlung für die Reanimation (ERC-Guidelines).
Version
| Version BLLNOE 24.1 |
03/2026 |
Adaptierung der BLL auf i-gel als SGA. Anpassungen an Formulierungen und Layout. Empfohlener Ablauf der Beatmungsstruktur hinzugefügt. Notfallkoniotomie als Maßnahme NA in Ablaufgrafik hinzugefügt |
| Version BLLNOE 24.0.1 |
03/2025 |
Änderung Darstellung Klappboxen |
| Version BLLNOE 24.0 |
06/2024 |
Darstellung nach neuem Designkonzept |
| Version 1.1 | 12/2021 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!