Tachykardie (Kinder)
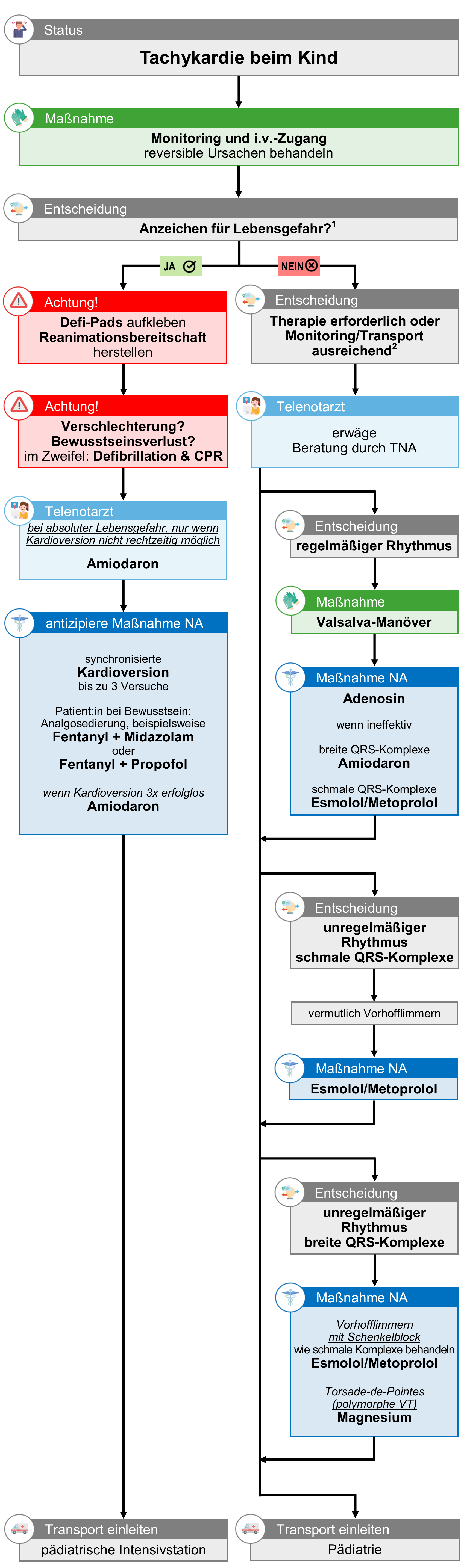
(1) Anzeichen für Lebensgefahr
- Hämodynamische Instabilität oder kardiogener Schock
- Synkope im Rahmen des aktuellen Ereignisses
- Anzeichen für Myokardischämie (Brustschmerzen, ACS-Verdacht?)
- ausgeprägte Herzinsuffizienz
Entscheidend ist der klinische Eindruck: Patient:in wirkt schwerkrank und instabil?
Quelle: European Resuscitation Council Guidelines 2021: Adult advanced life support
(2) Ist eine prähospitale Therapie erforderlich?
In der ERC-Guidelines wird größter Wert darauf gelegt, lebensbedrohliche Tachykardien zu identifizieren, um durch sofortige Behandlung einen Atem-Kreislauf-Stillstand zu verhindern.
Werden stabile Patient:innen behandelt, soll eine Beratung durch Spezialist:innen hinsichtlich der Erfordernis einer prähospitalen Therapie erfolgen. Im RKNÖ ist dafür das Telenotarzt-System vorgesehen. Die Entscheidung wird vom individuellen Patient:innenzustand und der einsatztaktischen Situation abhängen. In vielen Fällen wird bei stabilen Patient:innen eine Hospitalisierung unter Monitoring, aber ohne präklinische Therapie indiziert sein.
Lebensgefahr - Behandlungsstrategie "Kardioversion"
Kommt es bei einer lebensbedrohlichen Tachykardie zu einer plötzlichen Zustandsverschlechterung mit Bewusstseinsverlust, ist von einem Kreislaufstillstand auszugehen. Oberste Priorität hat die möglichst rasche Defibrillation (AED-Modus verwenden).
synchronisierte Kardioversion
Indikationen
- instabile Tachykardie
Therapieziel
- Wiederherstellung eines normalen Herzrhythmus
- Erreichen einer ausreichenden Pumpleistung des Herzens
Kontraindikationen
- keine
Benötigtes Material
- EKG-Gerät mit Defibrillator-Funktion
Durchführung
| Nr. | Maßnahme/Handlung |
|---|---|
| 1 | Teambriefing: Plan kommunizieren, Aufgaben verteilen |
| 2 |
Analgosedierung durchführen |
| 3 |
EKG-Monitoring herstellen |
| 4 |
Therapieelektrdoen antero-lateral aufkleben ("normale" Defibrillationsposition) |
| 5 |
Gehe in den manuellen Modus |
| 6 |
WICHTIG: Kontrolliere, ob sich der Defibrillator im "SYNC"-Modus befindet! Falls nicht: mit 2. Softkey von links "Sync" auswählen und aktivieren. |
| 7 |
Am Drehrad die Kardioversionsenergie auswählen
|
| 8 |
Herzryhthmus am EKG überprüfen Wenn keine Änderung - Kardioversion wiederholen, eventuell Energie erhöhen lt. Angaben in Punkt 7 |
| 9 | Stelle sicher, dass die elektrische Aktivität mit einem ausreichenden Auswurf einher geht! Überprüfe den Carotispuls und beide Radialispulse. |
| 10 | Reassessment der Vitalfunktionen durchführen |
Die Art der Analgosedierung ist von der medizinisch verantwortlichen Einsatzkraft individuell auf die Situation abzustimmen. Bewährt hat sich die Verwendung von Fenanyl, weil es eher dämpfend wirkt in Kombination mit einem Sedativum wie Midazolam und/oder Propofol.
Quellenangaben
ERC-Guidelines for Adult Advanced Life Support 2021 (p. 136f).
Version
| Kürzel | Datum | Info |
|---|---|---|
| Version SCOPMNOE 24.0 | 06/2024 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!
Amiodaron | intravenös | Tachykardie | Kinder
| Dosierung | 5 mg/kg KG (max 300 mg) |
|---|---|
| Art | Einzeldosis |
| Applikation | Über Kurzinfusion über 10 Min |
| Zubereitung | 5 mg/kg KG = 0,1 ml/kg KG in 100ml NaCl-Kurzinfusion zuspritzen |
| Hinweis | Im äußersten Notfall ist eine direkte Injektion möglich; die Gesamtdosis muss aber über 10 Minuten fraktioniert appliziert werden in möglichst geringen Einzeldosen. |
| Kontraindikationen |
Bei der Behandlung von Tachykardien muss sichergestellt sein, dass es sich um eine rhythmologisch bedingte Tachykardie handelt und nicht etwa um eine Kompensation eines kardiogenen Schocks. Die Anwendung von Amiodaron ist bei der gleichzeitigen Einnahme von die QT-Zeit verlängernde Medikamenten kontraindiziert, da eine überschießende Wirkung mit potenziell lebensbedrohlichen Bradykardien zu erwarten ist. |
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. |
Midazolam | intravenös | Analgosedierung | Kinder
| Dosierung |
|
||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Art | Wiederholung möglich | ||||||||||||
| Maximaldosis |
6. vLM - 5. vLJ: 0,6 mg/kg KG (max 6 mg) 5. vLJ - 12. vLJ: 0,4 mg/kg KG (max 10 mg) |
||||||||||||
| Applikation | langsam verabreichen | ||||||||||||
| Zubereitung |
nicht Verdünnen 0,05-0,1 mg/kg KG = 0,1-0,2 ml/kg KG (5 mg/ml) 0,025-0,05 mg/kg KG = 0,05-0,1 ml/kg KG (5 mg/ml) |
||||||||||||
| Hinweis |
Alkohol, Psychopharmaka, Opioide verstärken die Wirkung und erhöhen damit die Wahrscheinlichkeit des Auftretens von Nebenwirkungen. |
||||||||||||
| Kontraindikationen |
|
||||||||||||
| Nebenwirkungen |
|
||||||||||||
| Schwangerschaft/ |
Verabreichung eingeschränkt möglich. | ||||||||||||
Fentanyl | intravenös | Kinder
| Dosierung | 1 (-3) µg/kg KG |
|---|---|
| Art | Wiederholung möglich |
| Zubereitung |
Nicht verdünnen 1 (-3) µg/kg KG = 0,02 (-0,06) ml/kg KG |
| Kontraindikationen |
|
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung eingeschränkt möglich. |
Propofol | intravenös | Kinder
| Dosierung |
Analgosedierung
Narkoseeinleitung
Narkoseaufrechterhaltung
|
|---|---|
| Art | Wiederholung möglich |
| Zubereitung |
nicht Verdünnen 1 mg/kg KG = 0,1 ml/kg KG (10 mg/ml) |
| Kontraindikationen |
|
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung möglich. |
Behandlungsstrategie "keine Lebensgefahr"
Adenosin | intravenös | Kinder
| Dosierung |
Einzeldosis (1. Gabe): 0,1-0,2 mg/kg KG (max 6 mg) Einzeldosis (Wiederholung): 0,3 mg/kg KG (max 12-18 mg) |
|---|---|
| Art | Wiederholung möglich |
| Applikation | Sehr rasch applizieren und sehr rasch nachspülen (kurze Halbwertszeit) |
| Zubereitung | Nicht verdünnen |
| Hinweis | Insbesondere bei jüngeren Kindern (Säuglingen) ist eine höhere Initialdosis bei der Erstgabe vorzuziehen. |
| Kontraindikationen |
|
| Nebenwirkungen |
Das Medikament erzeugt eine kurzzeitige Asystolie. Die wichtigsten Nebenwirkungen sind im Wesentlichen der Blutdruckabfall und möglicherweise ein Bronchospasmus Aufgrund der kurzen Halbwertszeit und der kurzen Wirkdauer verschwinden die Nebenwirkungen im Normalfall innerhalb weniger Sekunden! Trotzdem ist Beatmungs-und die Reanimationsbereitschaft empfohlen.
|
| Schwangerschaft/ |
Verabreichung eingeschränkt möglich. |
Amiodaron | intravenös | Tachykardie | Kinder
| Dosierung | 5 mg/kg KG (max 300 mg) |
|---|---|
| Art | Einzeldosis |
| Applikation | Über Kurzinfusion über 10 Min |
| Zubereitung | 5 mg/kg KG = 0,1 ml/kg KG in 100ml NaCl-Kurzinfusion zuspritzen |
| Hinweis | Im äußersten Notfall ist eine direkte Injektion möglich; die Gesamtdosis muss aber über 10 Minuten fraktioniert appliziert werden in möglichst geringen Einzeldosen. |
| Kontraindikationen |
Bei der Behandlung von Tachykardien muss sichergestellt sein, dass es sich um eine rhythmologisch bedingte Tachykardie handelt und nicht etwa um eine Kompensation eines kardiogenen Schocks. Die Anwendung von Amiodaron ist bei der gleichzeitigen Einnahme von die QT-Zeit verlängernde Medikamenten kontraindiziert, da eine überschießende Wirkung mit potenziell lebensbedrohlichen Bradykardien zu erwarten ist. |
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. |
Esmolol | intravenös | Kinder
| Dosierung |
Bolusgabe: 0,5 mg/kg KG Perfusor: 0,05-0,3 mg/kg KG pro Min |
|---|---|
| Art | Einzeldosis |
| Applikation | Gabe über Perfusor bevorzugt |
| Zubereitung |
Nicht verdünnen 100 mg = 1 Ampulle zu 10 ml 0,5 mg/kg KG = 0,05 ml/kg KG (10 mg/ml) |
| Kontraindikationen |
|
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung eingeschränkt möglich. |
Metoprolol | intravenös | Kinder
| Dosierung | 2,5-5 mg |
|---|---|
| Art | Wiederholung möglich |
| Maximaldosis | 15 mg |
| Zubereitung |
Nicht verdünnen 5 mg = 1 Ampulle zu 5 ml (1 mg/ml) |
| Kontraindikationen |
|
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung möglich. |
Magnesium | intravenös | Kinder
| Dosierung |
Torsades-de Point-Tachykardie: 0,04 mmol/kg KG Eklampsie: 0,08 mmol/kg KG Asthmaanfall: 0,04 mmol/kg KG |
|---|---|
| Art | Einzeldosis |
| Applikation | Über 15 Min langsam verabreichen |
| Zubereitung |
0,04 mmol/kg KG = 0,25 ml/kg KG oder 0,08 mmol/kg KG = 0,5 ml/kg KG (16 mmol/10 ml) |
| Hinweis |
1 Ampulle Cormagnesin 400 mg enthält 16,6 mmol Magnesium (≙ 403,8 mg Magnesium ≙ 2 g Magnesiumsulfat ≙ 4 g Magnesiumsulfat-Heptahydrat)
Die Angaben "Magnesium" oder "Magnesiumsulfat" in verschiedenen Leitlinien beziehen sich i.d.R. auf Magnesiumsulfat-Heptahydrat, da dies die tatsächlich nutzbare Injektionslösung ist; Magnesiumsulfat selbst ist ein ein pulverförmiges Salz. Zur Vermeidung von Missverständnissen und Fehldosierungen geben wir die Dosierung in Millimol (mmol) an. |
| Kontraindikationen |
|
| Nebenwirkungen |
|
| Schwangerschaft/ |
Verabreichung eingeschränkt möglich. |
Therapieziel
- Erkennen von Patient:innen, die eine unmittelbare Therapie benötigen
- Verhindern des Atem-Kreislauf-Stillstandes
Erläuterungen
Die Behandlungsleitlinie entspricht den ERC-Guidelines 2025. Da eine elektrische Kardioversion für Sanitäter:innen aktuell aus rechtlichen Gründen nicht möglich ist, wird auch bei kritischen Patient:innen zur Abwendung von Lebensgefahr Amiodaron verabreicht.
Das Verdünnen von Amiodaron mit Kochsalzlösung ist möglich, wenn die Kurzinfusion sofort verabreicht wird. Der Hersteller fordert ein Verdünnen mit 5%iger Glucose, welche im Rettungsdienst allerdings nicht vorgehalten wird.
Version
| Version BLLNOE 24.0.1 |
12/2025 |
Klarstellung in der Medikamentenbox "Magnesium | intravenös". |
| Version BLLNOE 24.0 |
03/2025 |
Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!
