Atem-Kreislauf-Stillstand (ALS)
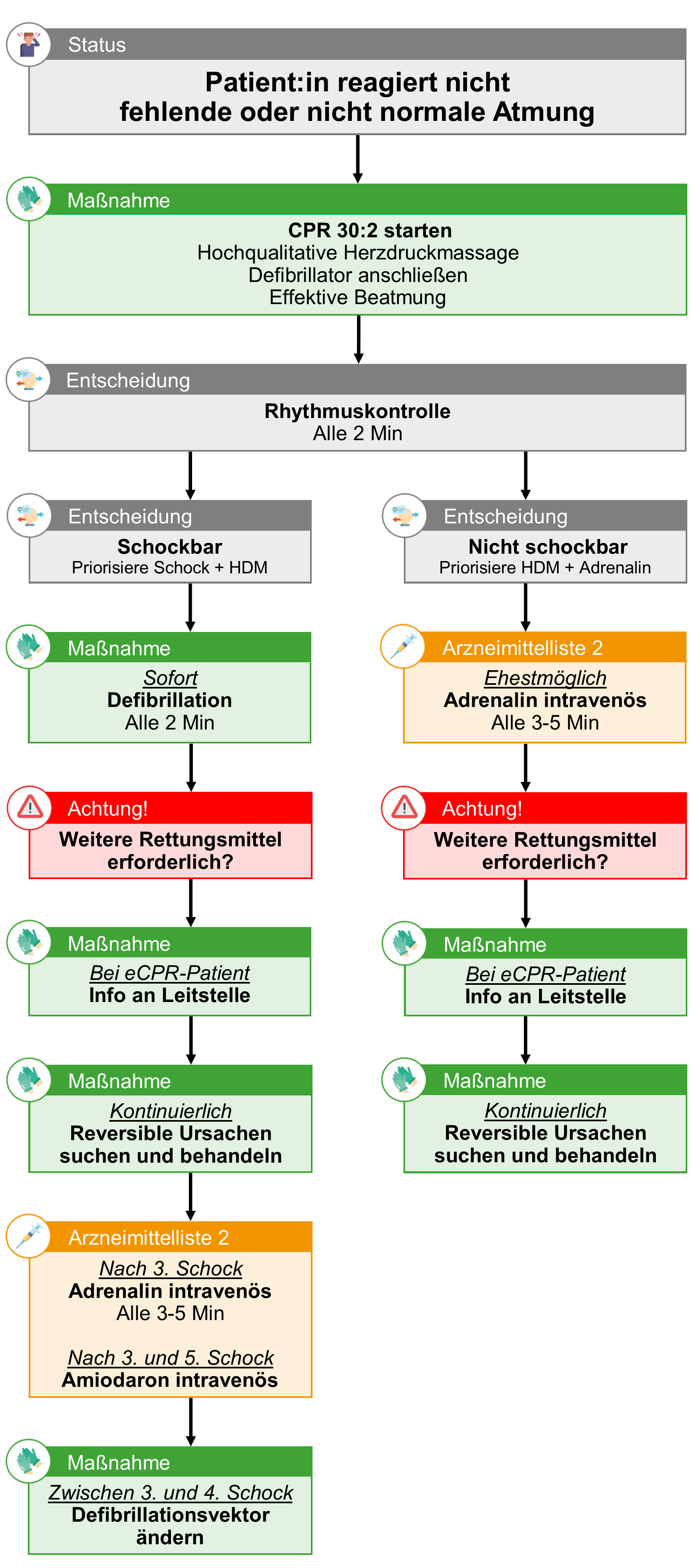
Defibrillation
Indikationen
- Kammerflimmern (VF)
- Pulslose ventrikuläre Tachykardie (pVT)
Therapieziel
- Wiederherstellung eines normalen Herzrhythmus
- Erreichen einer ausreichenden Pumpleistung des Herzens
Kontraindikationen
- keine
Sicherheitshinweise
- Haut frei (ggf. rasiert) und trocken
- Richtige Position, Herstellerangaben beachten
- Kein Kontakt zu Metall / Implantaten / Piercings
- Elektroden dürfen sich nicht berühren
Benötigtes Material
- Halbautomatischer Defibrillator
Durchführung
corpuls³
| Nr. | Maßnahme/Handlung |
|||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Reanimation nach BLL "Atem-Kreislauf-Stillstand" durchführen | |||||||||
| 2 |
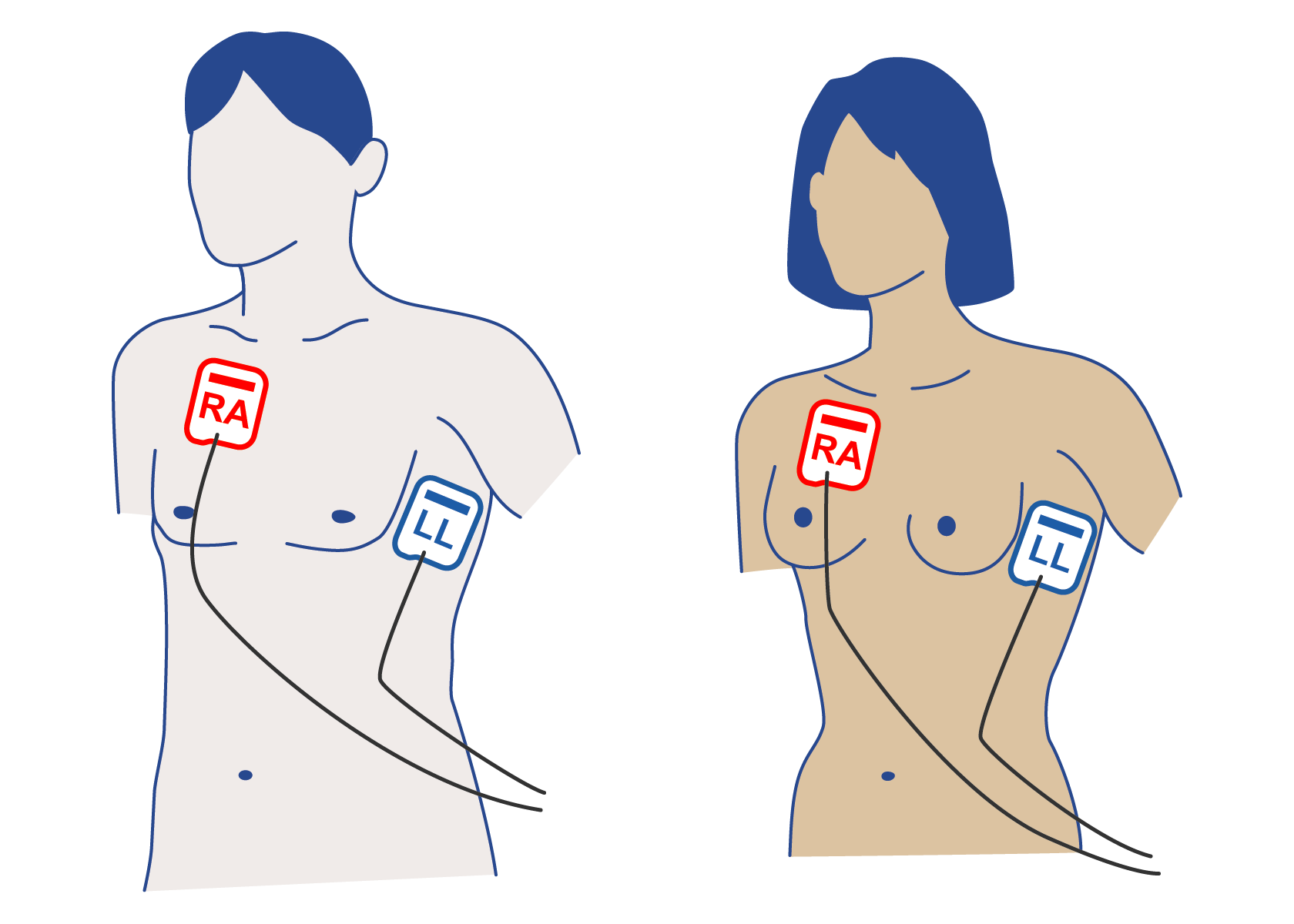
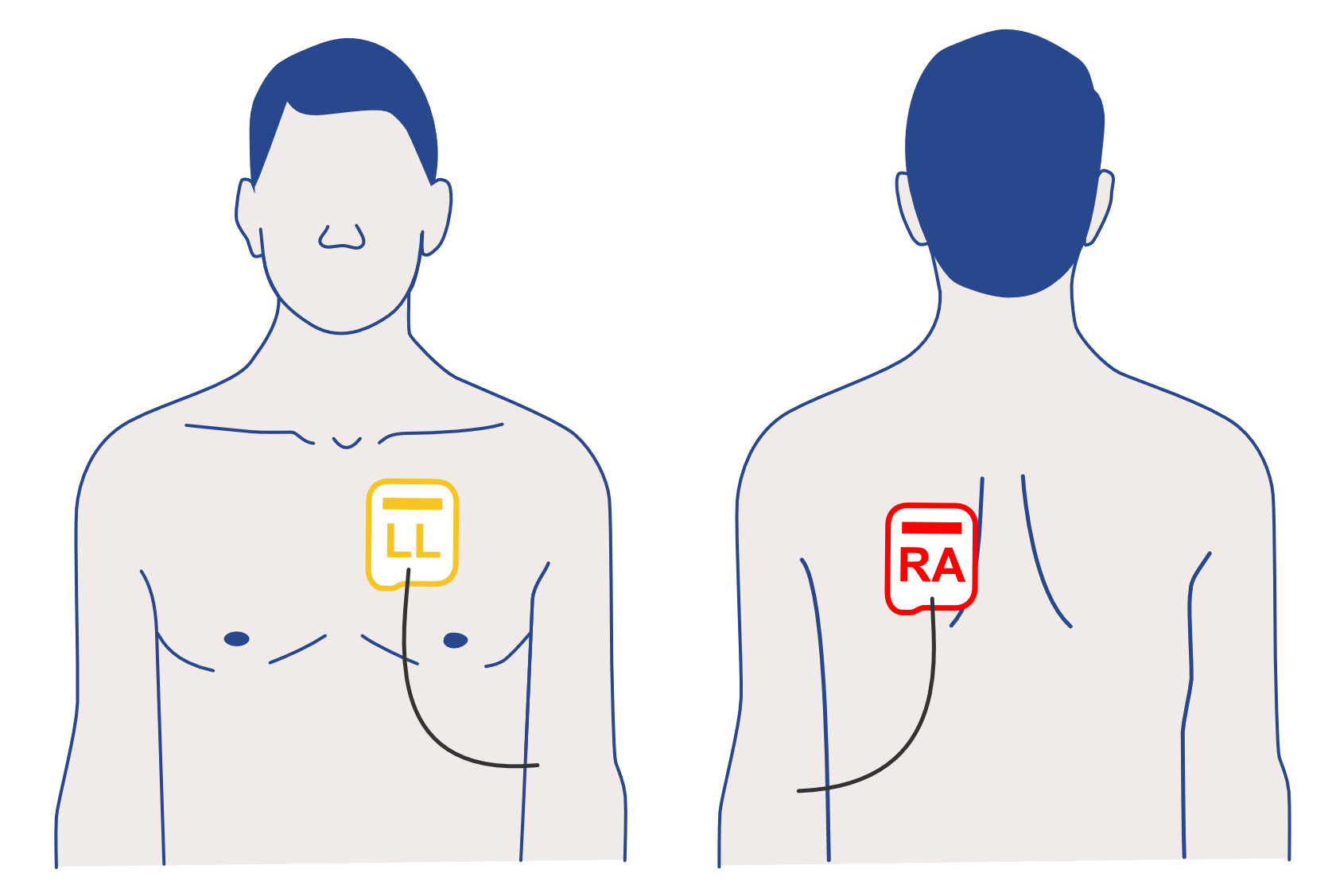
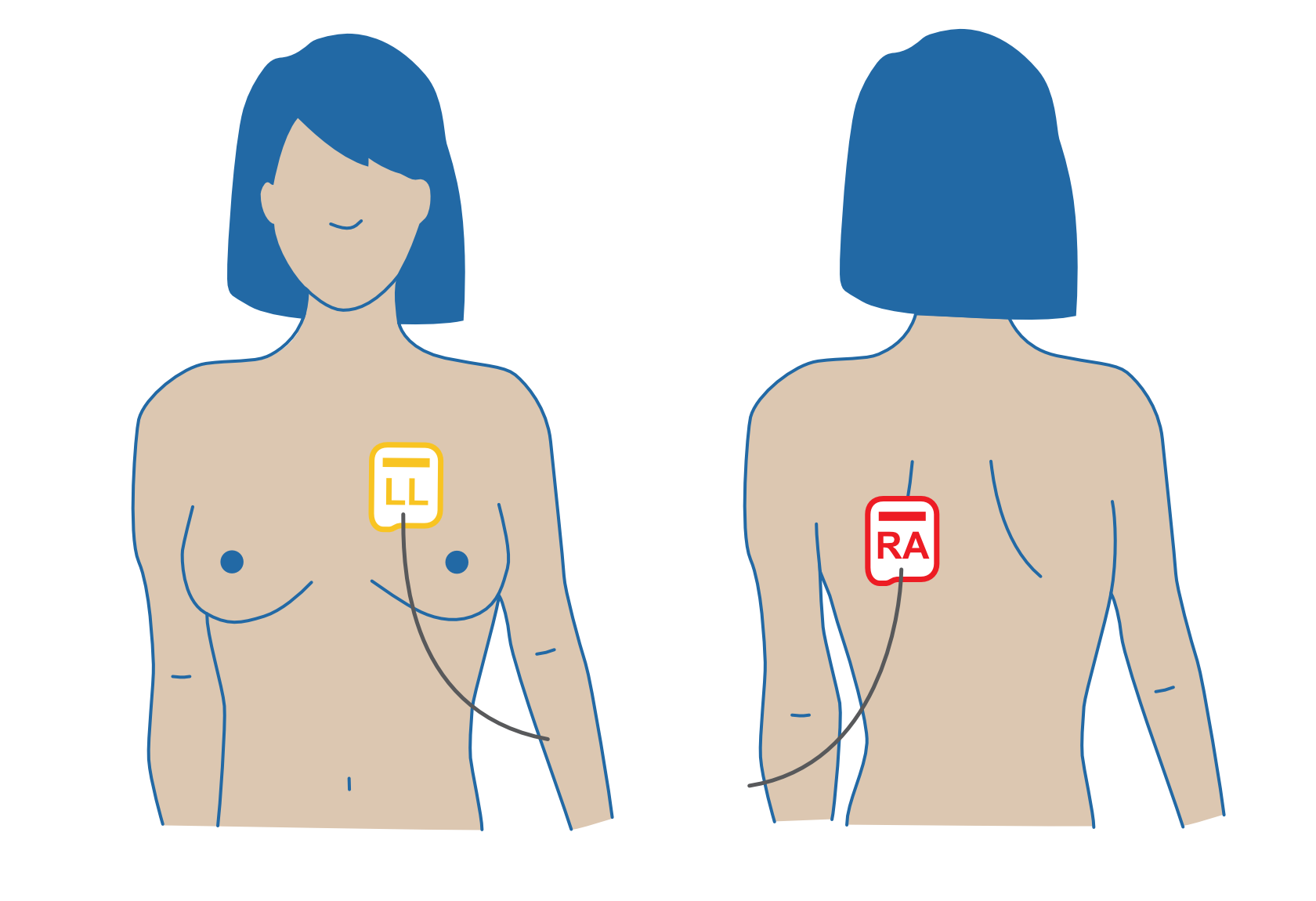
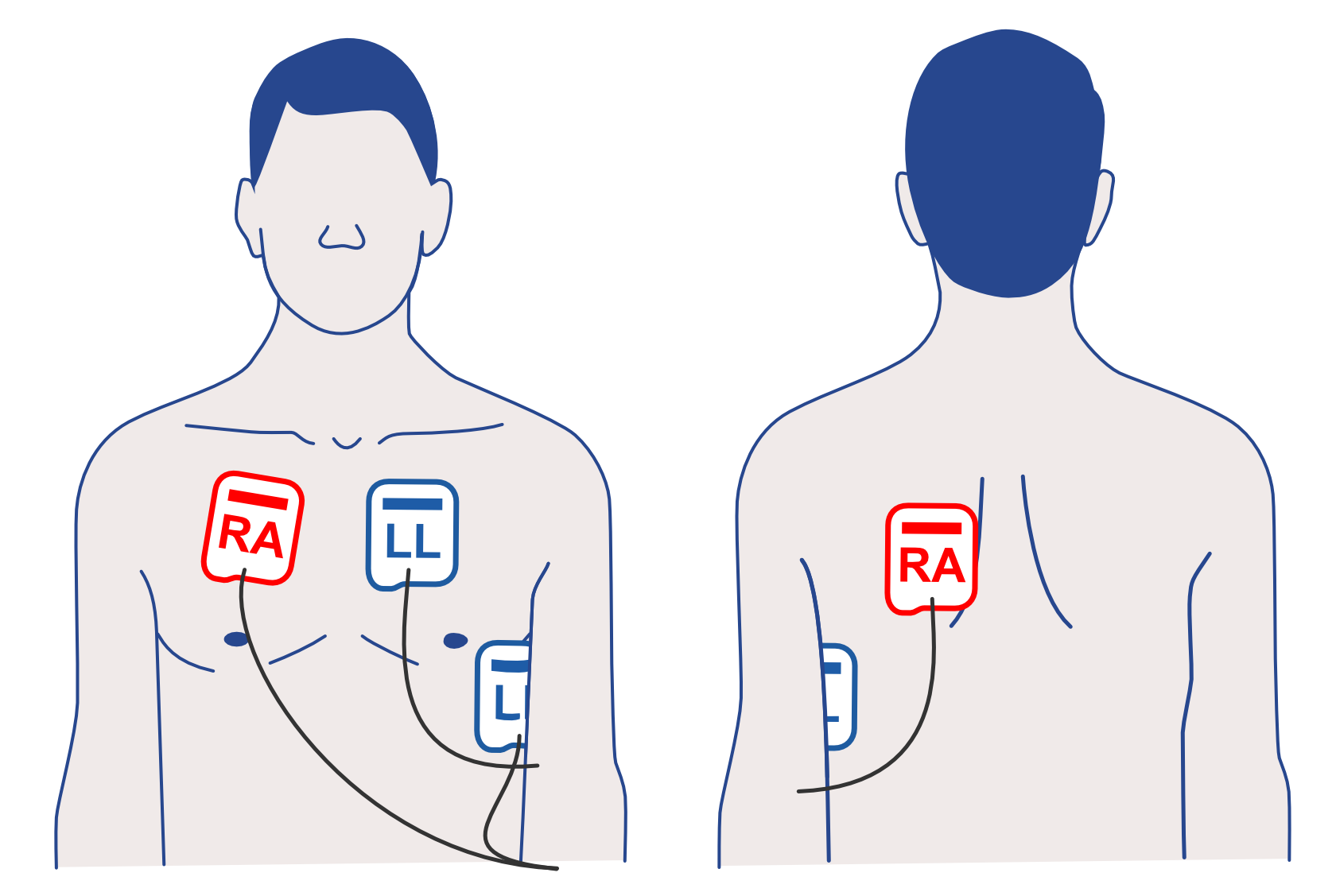
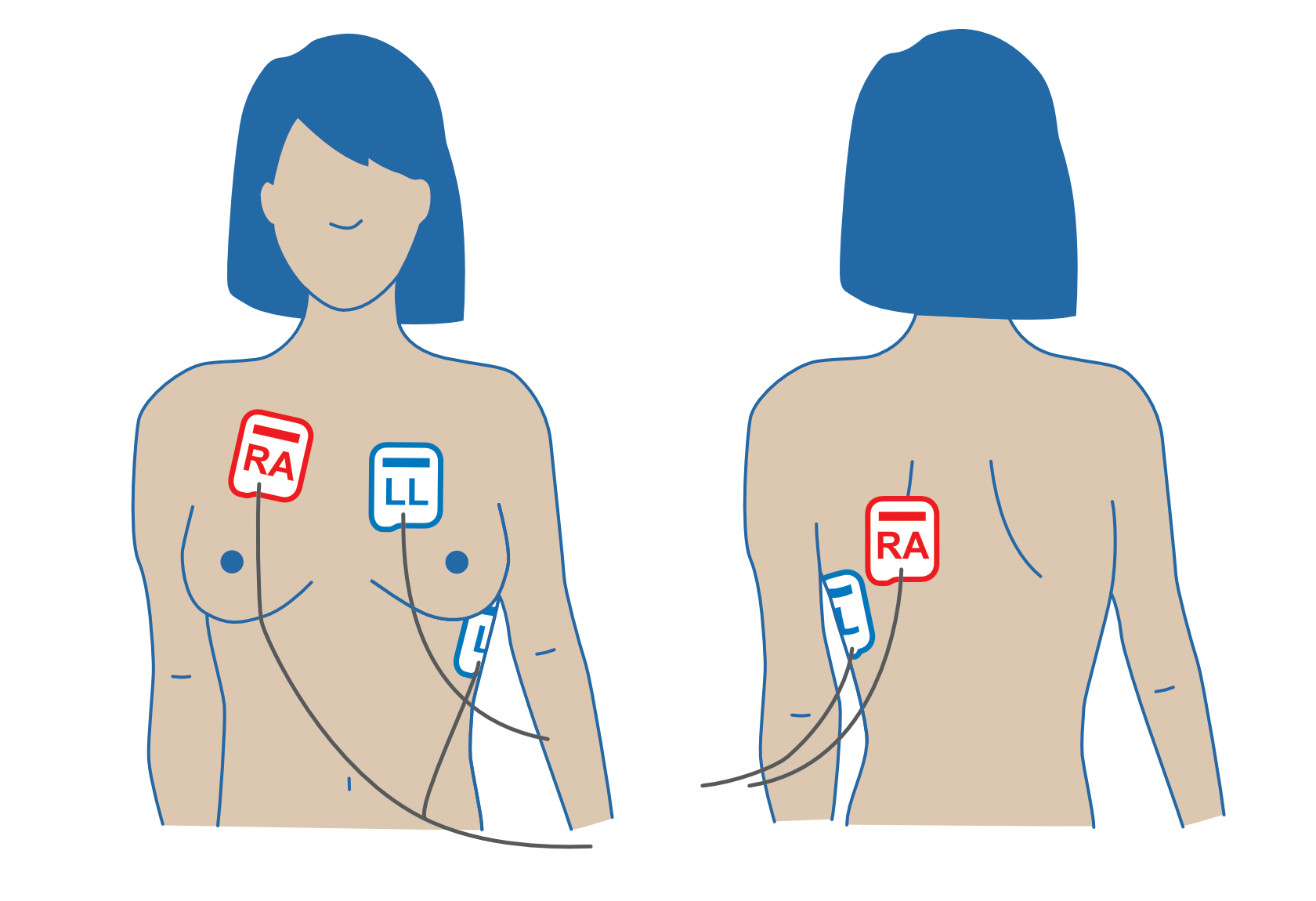
Therapieelektrdoen antero-lateral (AL) aufkleben
In folgenden Situationen soll alternativ die antero-posteriore Position der Therapieelektroden erwogen werden:
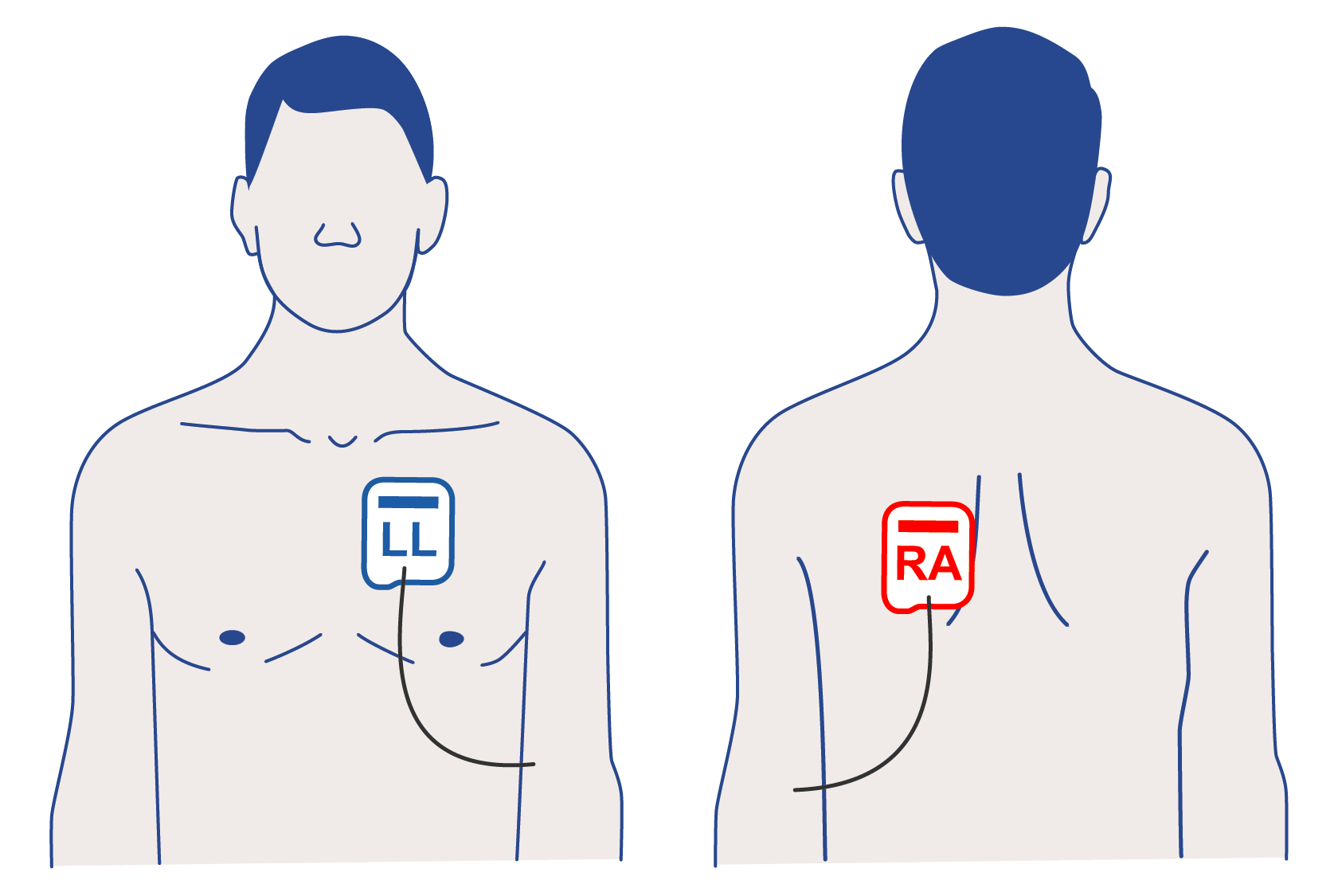
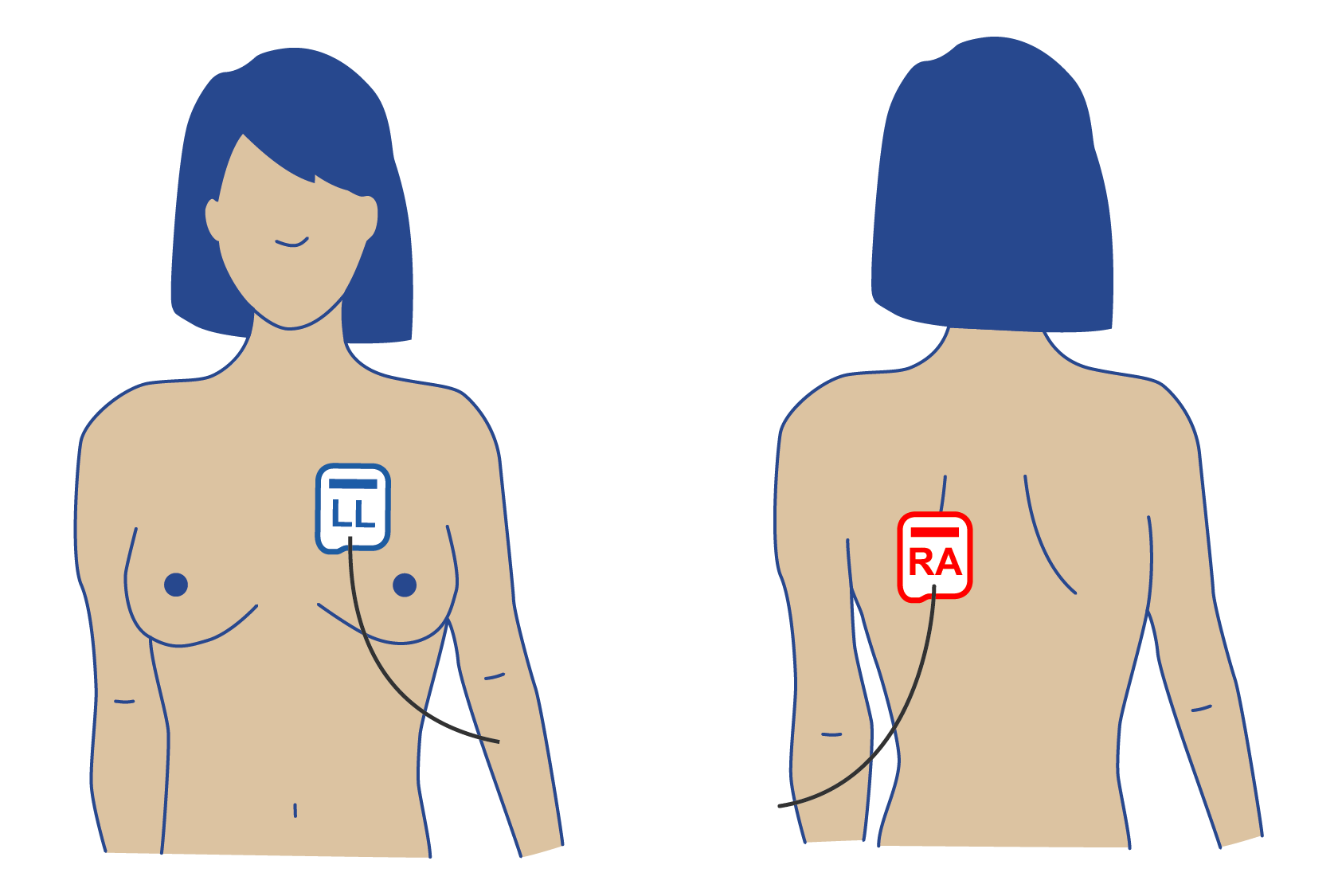
Beachte: Bei der antero-posterioren Position der Therapieelektroden muss die rechte Elektrode (RA) auf dem Rücken und die linke Elektrode (LL) auf dem Brustkorb angebracht werden.
Defibrilator-Padpositionen
|
|||||||||
| 3 |
Therapieelektroden fest andrücken |
|||||||||
| 4 |
AED-Modus des Defibrillators starten |
|||||||||
| 5 |
Rhythmusanalyse des Defibrillators starten Beachte: Die Herzdruckmassage soll möglichst erst unmittelbar vor der Analyse unterbrochen werden. |
|||||||||
| 6 |
Analyse-/Ladephase des Defibrillators abwarten Achtung: Bei corpuls³ ist keine Herzdruckmassage während der Analyse-/Ladephase möglich! Erkennt der Notfallsanitäter einen eindeutig nicht schockbaren Rhythmus, muss die Analyse nicht vollständig abgewartet werden und die Herzdruckmassage kann sofort wieder begonnen werden. |
|||||||||
| 7 |
Warnung an das Team: "ACHTUNG SCHOCK!" Patienten nicht berühren |
|||||||||
| 8 | Schock auslösen | |||||||||
| 9 | Herdruckmassage unmittelbar ohne Kreislaufkontrolle fortsetzen |
LIFEPAK CR2
| Nr. | Maßnahme/Handlung |
|||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Reanimation nach BLL "Atem-Kreislauf-Stillstand" durchführen | |||||||||
| 2 |
Therapieelektrdoen antero-lateral (AL) aufkleben
In folgenden Situationen soll alternativ die antero-posteriore Position der Therapieelektroden erwogen werden:
Beachte: Bei der antero-posterioren Position der Therapieelektroden muss die rechte Elektrode (RA) auf dem Rücken und die linke Elektrode (LL) auf dem Brustkorb angebracht werden.
Defibrilator-Padpositionen
|
|||||||||
| 3 |
Therapieelektroden fest andrücken |
|||||||||
| 4 |
AED-Modus des Defibrillators starten |
|||||||||
| 5 |
Rhythmusanalyse des Defibrillators starten Beachte: Die Herzdruckmassage soll möglichst erst unmittelbar vor der Analyse unterbrochen werden. |
|||||||||
| 6 |
Analyse-/Ladephase des Defibrillators abwarten Achtung: Bei LIFEPAK CR2 ist keine Herzdruckmassage während der Analyse-/Ladephase möglich! |
|||||||||
| 7 |
Warnung an das Team: "ACHTUNG SCHOCK!" Patienten nicht berühren |
|||||||||
| 8 | Schock auslösen | |||||||||
| 9 | Herdruckmassage unmittelbar ohne Kreislaufkontrolle fortsetzen |
Quellenangaben
European Resuscitation Council Guidelines 2025 Adult Basic Life Support
European Resuscitation Council Guidelines 2025 Adult Advanced Life Support
Corpuls 3 Gebrauchsanweisung
Lifepak CR2 Gebrauchsanweisung
Version
| Kürzel | Datum | Info |
|---|---|---|
| Version SCOPMNOE 24.0 | 03/2026 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!
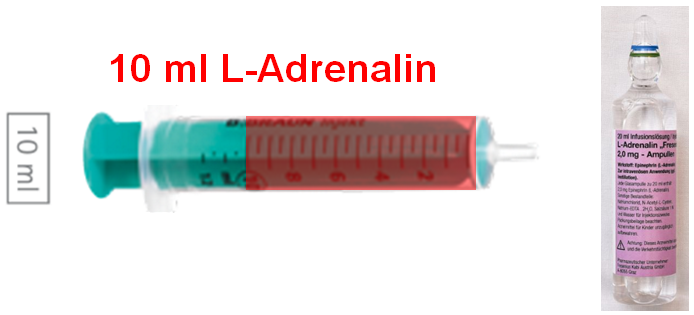
Adrenalin 1:10.000 (L-Adrenalin®) | intravenös | Erwachsene
Weitere RM erforderlich?
Bei einer laufenden Reanimation müssen Advanced-Life-Support-Maßnahmen so rasch wie möglich eingeleitet und kontinuierlich aufrechterhalten werden. Um dies sicherzustellen, sind neben einem Notfallsanitäter:in-NKV mindestens 2 weitere Sanitäter:innen notwendig. Die Nachforderung weiterer Rettungs- und Notarztmittel muss frühzeitig geprüft werden.
Bei komplexeren Reanimationssituationen (eCPR, besondere Umstände, Trauma,...) muss die Personalstärke entsprechend erhöht werden.
eCPR Checkliste
Checkliste Einschlusskriterien eCPR
Die Leitstelle muss diese Checkliste abfragen
- Beobachtetes Kollapsgeschehen
- Alter < 65 Jahre
- Beginn der Reanimation < 5 min nach Kollaps
- Initial schockbarer Rhythmus oder PEA > 50/min
- Keine fortgeschrittenen Komorbiditäten (Herzinsuffizienz, Niereninsuffizienz, COPD, Tumorerkrankung, Adipositas [BMI>33])
- Pupillen nicht entrundet
- etCO2 > 10 mmHg während CPR
Die Initiale Information an die Leistelle soll bereits nach dem ersten Schock oder bei PEA nach der ersten Adrenalingabe erfolgen, damit so frühzeitig wie möglich geeignete Rettungsmittel (zB NAH) alarmiert werden können.
Die Leitstelle prüft nach der initialen Information (oder bei Eventkategorie ALS rot bereits während der Anfahrt der Rettungsmittel) die geschätzte Eintreffzeit in der eCPR Klinik und entscheidet ob das Eintreffen innerhalb der vorgegebenen Zeit von 60 Minuten nach Kollaps möglich ist. Für das Rettungsteam ist es nicht notwendig eine Abwägung zu treffen, in welcher Region die Reanimation stattfindet oder ob die Zeit eingehalten werden kann.
Kontinuierlich reversible Ursachen suchen und behandeln
- Hypoxie
- Hypovolämie
- Hypo-/Hyperkalämie (metabolische Entgleisungen)
- Hypo-/Hyperthermie
- Herzbeuteltamponade
- Intoxikation
- Thrombose (koronar oder pulmonal)
- Spannungspneumothorax
Amiodaron | intravenös | CPR | Erwachsene
| Dosierung |
nach dem 3. Schock: 300 mg nach dem 5. Schock: 150 mg |
|---|---|
| Maximaldosis | 450 mg |
| Zubereitung |
Nicht verdünnen |
| Kontraindikationen | beim Atem-Kreislauf-Stillstand keine |
| Nebenwirkungen | beim Atem-Kreislauf-Stillstand keine relevanten |
| Schwangerschaft/ |
Verabreichung möglich. |
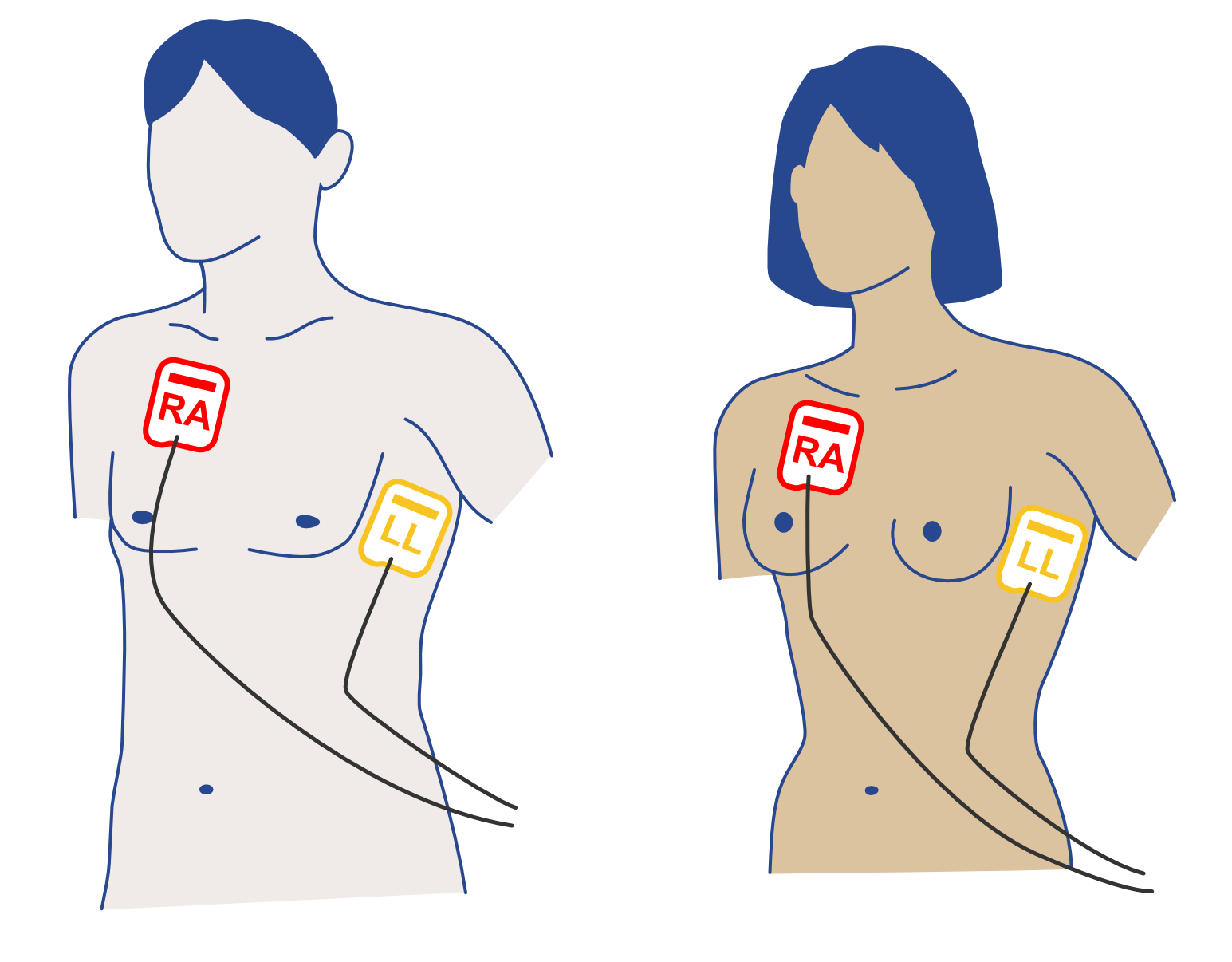
Defibrillationsvektor ändern
Indikationen
- Vor dem 4. Schock bei
- Kammerflimmern (VF)
- Pulslose ventrikuläre Tachykardie (pVT)
Therapieziel
- Wiederherstellung eines normalen Herzrhythmus
- Erreichen einer ausreichenden Pumpleistung des Herzens
Kontraindikationen
- keine
Benötigtes Material
- Halbautomatischer Defibrillator
- Zweites Paar Therapieelektroden
Durchführung
Quellenangaben
European Resuscitation Council Guidelines 2025 Adult Basic Life Support
Corpuls 3 Gebrauchsanweisung
Version
| Kürzel | Datum | Info |
|---|---|---|
| Version SCOPMNOE 24.0 | 03/2026 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!
Während der Reanimation
-
Sichere eine optimale Platzierung der Defibrillator-Pads
-
Gib Sauerstoff
-
Führe kontinuierliche Thoraxkompressionen durch, wenn ein Endotrachealtubus oder ein supraglottischer Atemweg vorhanden ist
-
Verwende Kapnografie mit Kurvenverlauf
-
Minimiere Unterbrechungen der Thoraxkompressionen
-
Lege frühzeitig einen intravenösen Zugang (intraossär, wenn IV nicht möglich)
Erwäge
-
Mechanische Thoraxkompressionen zur Erleichterung des Transports oder der Behandlung
-
Ultraschall, um reversible Ursachen zu identifizieren
-
Extracorporale CPR sowie ggf. Koronarangiografie / perkutane Koronarintervention
Therapieziel
Wiederkehr des Spontankreislaufes mit möglichst wenig Folgeschäden
Vorschlag Arbeitsteilung und Materialmanagement
Im folgenden Abschnitt skizzieren wir einen möglichen Standardablauf einer ALS-Reanimation. Uns ist bewusst, dass jede Reanimation individuelle Besonderheiten aufweist und situationsangepasste Entscheidungen durch die verantwortlichen Sanitäter:innen erfordert.
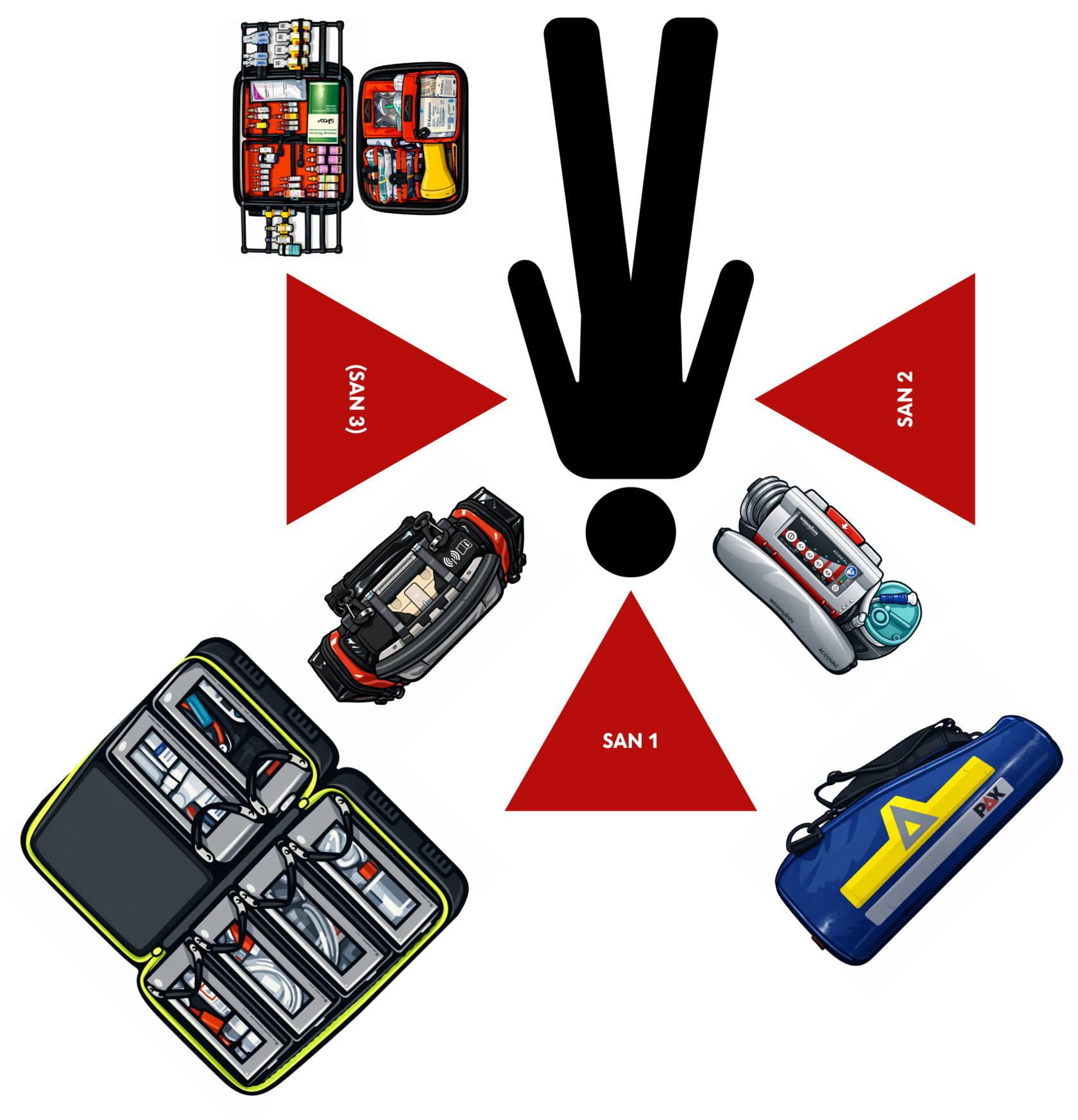
| SAN 1 |
Die Position des SAN 1 wird üblicherweise vom Sanitäter mit der höchsten Qualifikation (NKV/NKI) übernommen.
Aufgaben zu Beginn der Reanimation:
Ist das Team zu zweit muss SAN 1 vor der Beatmung die Defi-Elektroden anbringen und die erste Analyse inkl. Schock durchführen und muss nach der Atemwegssicherung die Herzdruckmassage übernehmen. |
| SAN 2 |
Die Position des SAN 2 kann von einem Rettungssanitäter übernommen werden.
Aufgaben zu Beginn der Reanimation:
Ist das Team zu zweit, kann SAN 2 nach der Atemwegssicherung die Beatmung übernehmen.
Ist das Team zu dritt, wechselt SAN 2 sich mit SAN 3 bei der Herzdruckmassage ab. |
| SAN 3 |
Die Position des SAN 3 soll, wenn möglich, von einem NKV übernommen werden.
Aufgaben zu Beginn der Reanimation:
SAN 3 wechselt sich mit SAN 2 bei der Herzdruckmassage ab. |
| Monitor/Defibrillator |
Der Monitor/Defibrillator steht links vom Patientenkopf.
|
| Absaugeinheit |
Die Absaugeinheit steht rechts vom Patientenkopf.
|
| Notfallrucksack |
Der Notfallrucksack liegt links vom SAN 1
|
| Ampullarium |
Das Ampullarium liegt links vom SAN 3 auf der linken Seite des Patienten.
|
| Sauerstoff |
Der Sauerstoff liegt rechts vom SAN 1.
|
Besondere Umstände
Bewusstsein durch CPR (ohne ROSC)
- Bewusstsein unter Wiederbelebungsmaßnahmen (ohne ROSC) ist selten, wird jedoch zunehmend berichtet. Helfer können die Verwendung von Sedativa oder Analgetika (oder beidem) in geringen Dosen in Betracht ziehen, um Schmerzen und Leiden bei Patienten zu vermeiden, die während der Wiederbelebung bei Bewusstsein sind.
- Bewusstseinsklaren Patienten dürfen nicht nur Muskelrelaxantien verabreicht werden.
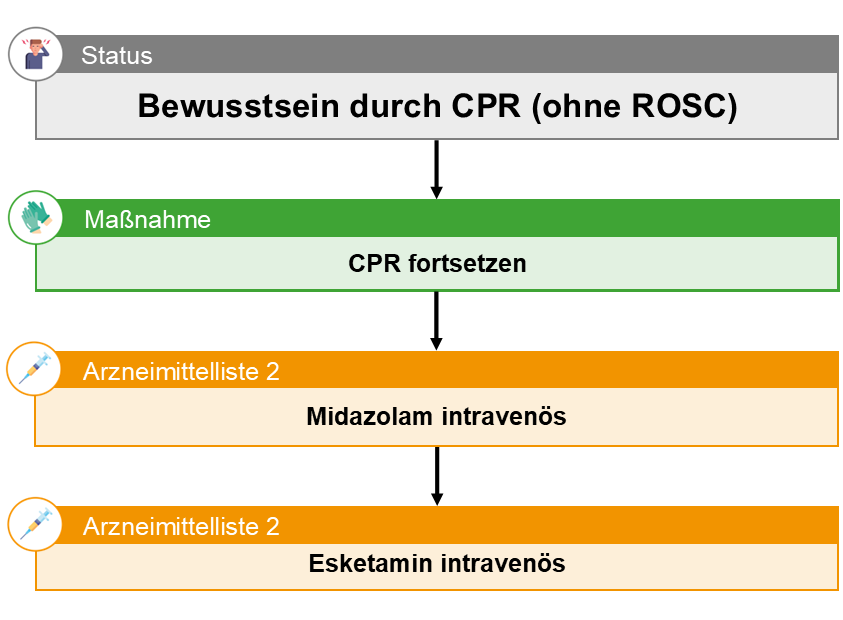
Midazolam | intravenös | CPR | Erwachsene
| Dosierung |
|
||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Art | Einzeldosis | ||||||||||||
| Zubereitung |
Nicht verdünnen 1 mg = 0,2 ml aus Ampulle zu 1 ml (5 mg/ml) |
||||||||||||
| Freigabe | Wiederholungen nach TNA-Callback möglich. | ||||||||||||
| Hinweis |
Alkohol, Psychopharmaka, Opioide verstärken die Wirkung und erhöhen damit die Wahrscheinlichkeit des Auftretens von Nebenwirkungen. |
||||||||||||
| Kontraindikationen |
|
||||||||||||
| Nebenwirkungen |
|
||||||||||||
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. |
Esketamin | intravenös | CPR | Erwachsene
| Dosierung | 0,125 mg/kg KG (max. 15 mg) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Art | 3x Wiederholung nach 5 Min möglich | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Maximaldosis | 60 mg | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
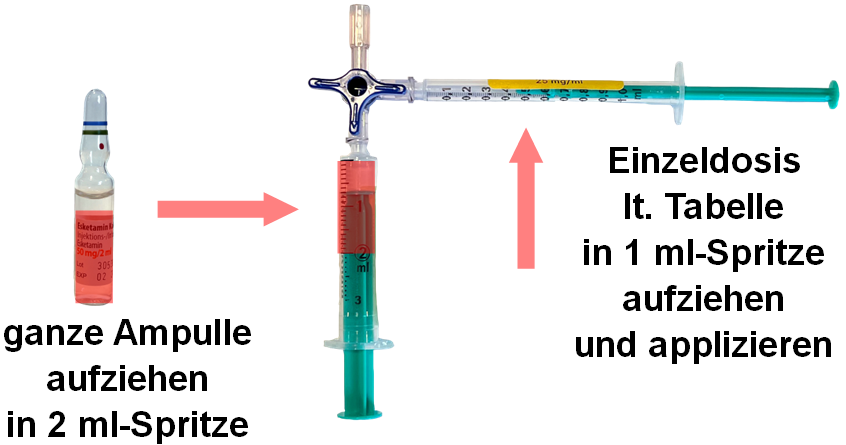
| Zubereitung |
Nicht verdünnen
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Hilfestellung Dosierung |
Dosierung Esketamin 25 mg/ml intravenös (Formel) Halbes Körpergewicht ≙ Nachkommastelle(n) der Einzeldosis in Milliliter z.B. 50 kg Patient:in erhält 0,25 ml z.B. 64 kg Patient:in erhält 0,32 ml z.B. 90 kg Patient:in erhält 0,45 ml z.B. 120 kg Patient:in erhält 0,60 ml
Dosierung Esketamin 25 mg/ml intravenös (Tabelle, alternativ zur Formel)
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Kontraindikationen |
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Nebenwirkungen |
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Schwangerschaft/ |
Verabreichung nach TNA-Callback möglich. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Anaphylaxie
- Standard ALS
- Die schnelle Erkennung einer Anaphylaxie (Atemwegs-, Atem- oder Kreislaufproblemen mit oder ohne Haut- und Schleimhautveränderungen) ist entscheidend.
- Im Kreislaufstillstand präsentiert sich eine Anaphylaxie meistens mit einer pulslosen elektrischen Aktivität (PEA).
- Die BLL "Anaphylaxie" wird auch in der Reanimation oder bei ROSC durchgeführt:
- Allergieauslöser entfernen
- Adrenalin intramuskulär (wenn kein Adrenalin intravenös möglich)
- kristalloide Infusionslösung intravenös
- Diphenhydramin oder Dimetinden intravenös
- Prednisolon intravenös
- Erwäge frühzeitig eCPR.
Hyperkaliämie
- Standard ALS
-
Das Management und die Identifikation von Patienten mit Hyperkaliämie im präklinischen Setting kann herausfordernd sein, da die diagnostischen Möglichkeiten begrenzt sind.
- Bei allen Risikopatienten (z. B. Nierenversagen, Herzinsuffizienz, Diabetes mellitus, chronische Lebererkrankung) mit einer Arrhythmie oder einem Herzstillstand soll an Hyperkaliämie gedacht werden.
- Gliedmaßenschwäche, schlaffe Lähmung oder Parästhesien können Hinweise auf eine schwere Hyperkaliämie sein.
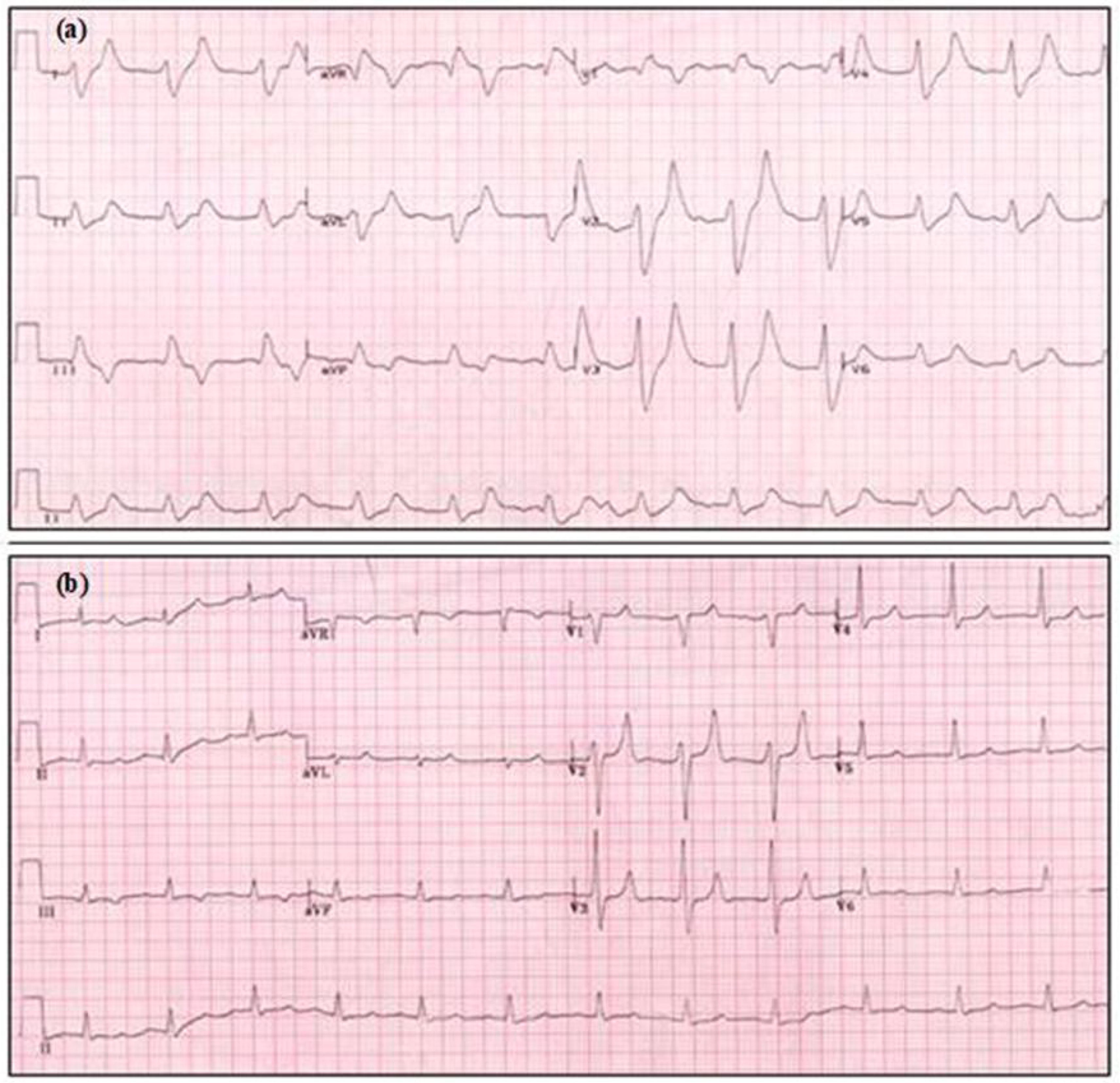
- EKG-Veränderungen können die Schwere und die Anstiegsgeschwindigkeit des Serum-K+ widerspiegeln, es kann aber selbst bei schwerer Hyperkaliämie normal sein.
- Wenn die Diagnose einer Hyperkaliämie auf Grundlage des EKG gestellt werden kann, kann die Behandlung vor Vorliegen des Laborergebnisses begonnen werden.
-
Diese EKG-Zeichen einer Hyperkaliämie können sich fortschreitend entwickeln und umfassen (Abb. 11a):
-
Hohe, spitze (zeltförmige) T-Wellen
(d. h. T-Welle größer als die R-Welle in mehr als einer Ableitung) -
AV-Block ersten Grades
(verlängertes PR-Intervall > 0,2 s) -
Abgeflachte oder fehlende P-Wellen
-
Verbreiterter QRS-Komplex (> 0,12 s)
-
Sinuskurve
-
Ventrikuläre Tachykardie
-
Bradykardie
-
Herzstillstand (PEA, VF/VT, Asystolie)
-
- Der Transport der Patientin bzw. des Patienten auf eine Intensivstation mit Dialysemöglichkeit ist erforderlich.
Hypoglykämie
- Standard ALS
- Die BLL "Hypoglykämie" wird auch in der Reanimation oder bei ROSC durchgeführt:
- Glucose intravenös
Hyperthermie
- Standard ALS
- Die Kerntemperatur soll gemessen werden (Corpuls Temperatursonde), um die Behandlung zu steuern.
- Der Patient soll in eine kühle Umgebung gebracht werden.
- Der Patient kann extern einfach konduktiv (Kühlpacks, Eisbeutel...), konvektiv (Ventilator, Abduschen...) und durch Verdunstung (Befeuchten...) gekühlt werden.
- Patienten mit maligner Hyperthermie oder toxininduzierter Hyperthermie werden präklinisch wie eine umweltbedingte Hyperthermie behandelt.
Hypothermie
| Körpertemperatur mit Temperatursonde |
Defibrillation | Adrenalin | eCPR |
| < 30°C | Max. 3 Schocks bis > 30°C | Max. 1mg bis > 30°C | JA |
| 30 - 35°C | Alle 2 Min | 1 mg alle 8 Min | JA |
| > 35°C | Alle 2 Min | 1 mg alle 4 Min | Nach Protokoll |
- Bei bewusstlosen unterkühlten Patienten soll bis zu einer Minute lang die Vitalfunktionen überprüft werden (wenn möglich mit EKG und Ultraschall).
- Die Kerntemperatur soll mit einem Niedrigtemperatur Thermometer (Corpuls Temperatursonde) gemessen werden, um eine akzidentelle Hypothermie zu diagnostizieren.
- Unterkühlte Patienten mit Kreislaufstillstand zur Wiedererwärmung sollen direkt in ein Zentrum für extrakorporale kardiopulmonale Reanimation (eCPR) transportiert werden.
- Wenn eine sofortige oder kontinuierliche CPR nicht möglich ist dürfen Sie bei unterkühlten Patienten mit einer Kerntemperatur unter 28 °C die Wiederbelebung verzögern oder eine intermittierende Wiederbelebung anwenden.
- Hypothermer Herzstillstand ist häufig refraktär gegenüber Defibrillation und Adrenalin.
- Weitere Defibrillationsversuche sollen, wenn nach drei Schocks weiterhin Kammerflimmern (VF) besteht, verschoben werden bis die Kerntemperatur > 30 °C beträgt.
- Unter 30 °C reichert sich Adrenalin an und kann mehr schädliche als positive Wirkungen haben. 1 mg Adrenalin i.v. soll deshalb nur einmalig verabreicht werden, um einen ROSC zu ermöglichen. Ist direkt die Einleitung einer eCPR geplant, soll unter 30 °C kein Adrenalin verabreicht werden.
- Die Dosierungsintervalle für Adrenalin sollen auf 6–10 Minuten verlängert werden, wenn die Kerntemperatur 30–35 °C beträgt.
- Der Einsatz mechanischer CPR soll geplant werden, wenn der Transport länger dauert oder das Gelände Schwierigkeiten bereitet.
- Mit Wiedererwärmungstechniken soll begonnen werden, wenn ein eCPR-Zentrum nicht innerhalb einer angemessenen Zeit (z. B. 6 Stunden) erreicht werden kann.
- Ein unbeobachteter Herzstillstand mit Asystolie als erstem Rhythmus ist keine Kontraindikation für eCPR-Wiedererwärmung.
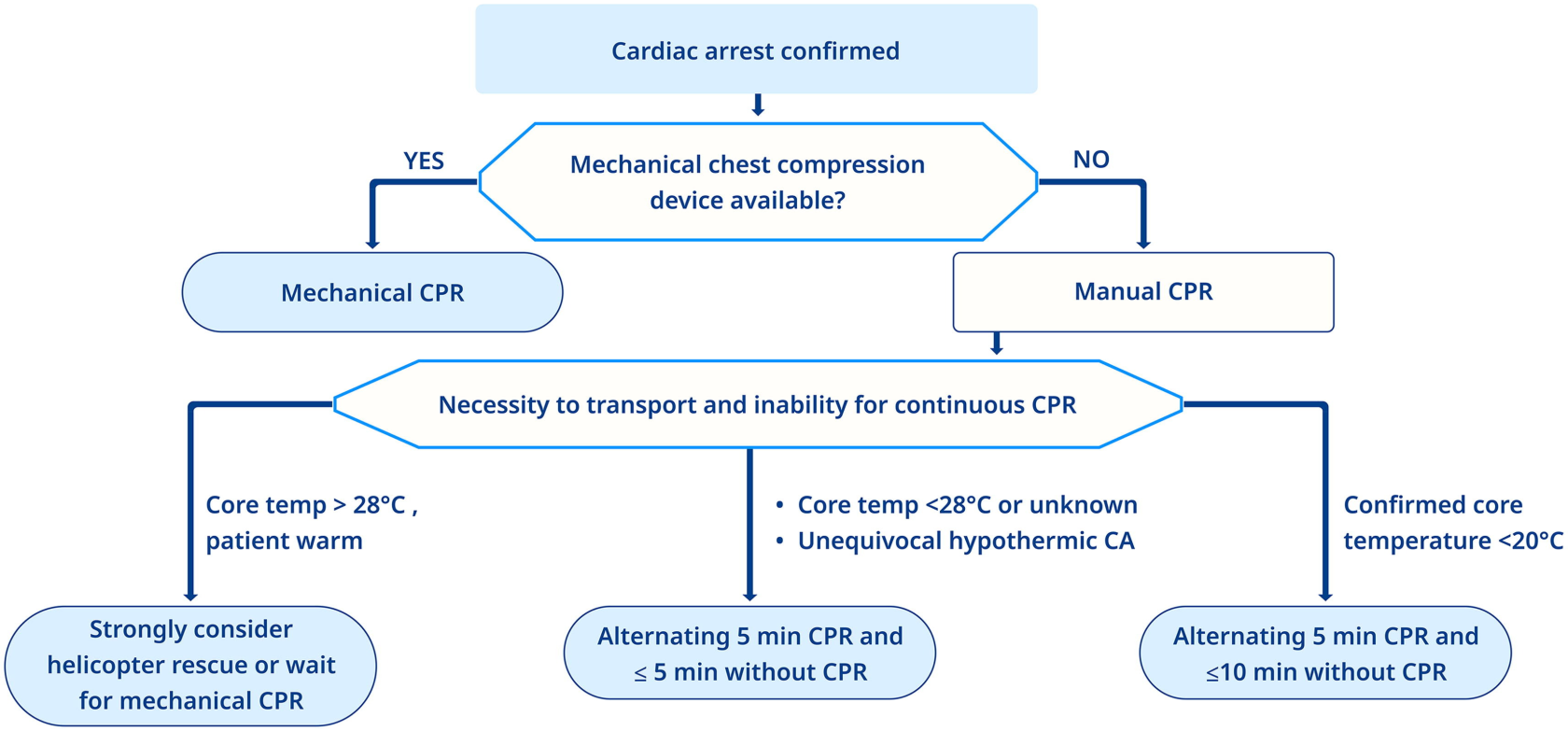
Lawinenrettung
- Wiederbelebung bei Kreislaufstillstand soll auf der Grundlage der Kerntemperatur, der Dauer der Verschüttung und der Freiheit der Atemwege begonnen werden.
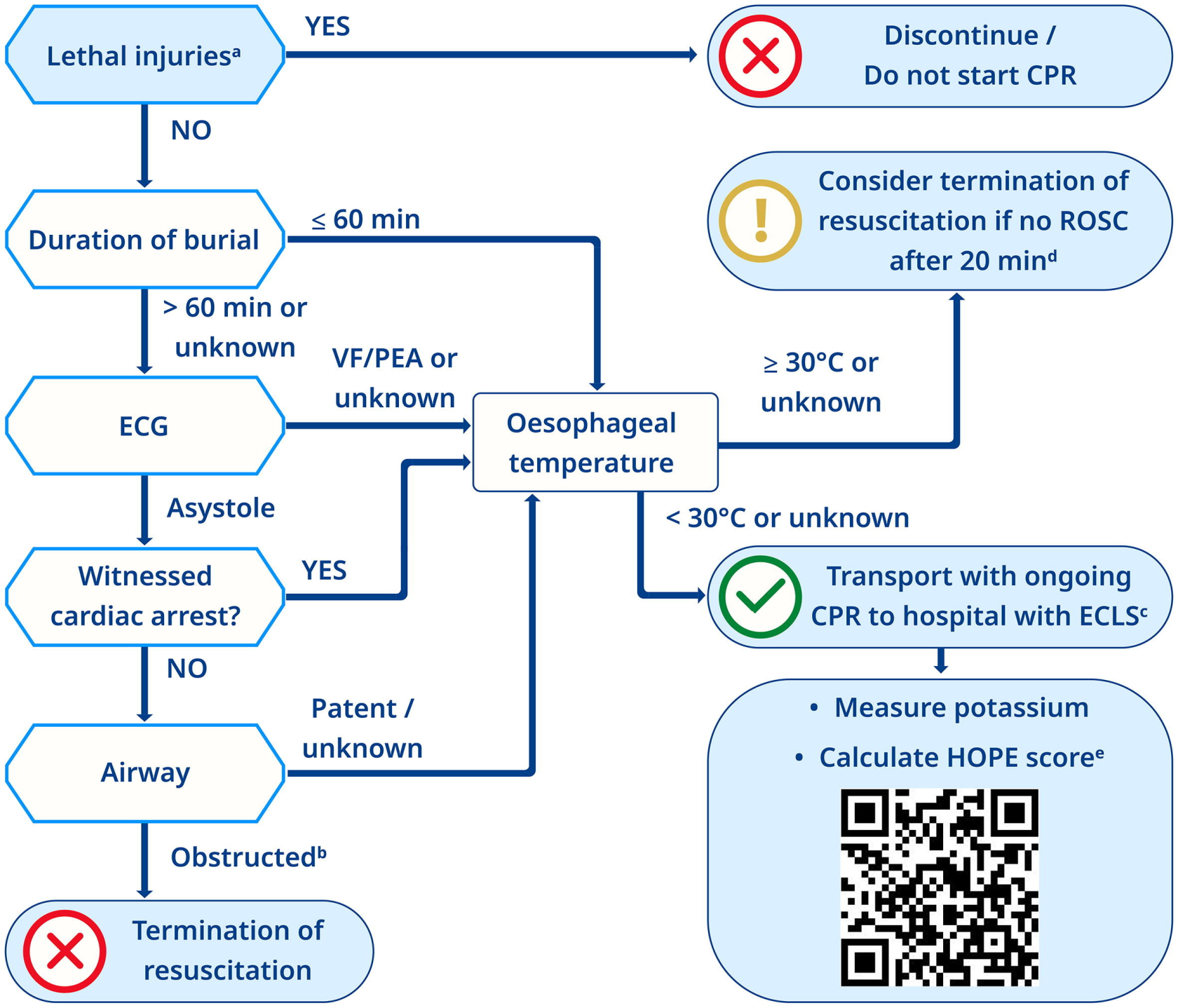
ECLS = eCPR
a: Enthauptung, vollständige Durchtrennung des Rumpfes oder vollständig verwester Körper.
b: Ein verlegter oder blockierter Atemweg liegt vor, wenn Nase und Mund vollständig mit fest verdichtetem Schnee oder Geröll gefüllt sind.
c: Wenn eine Rettung zu gefährlich ist, kann bei tief hypothermen Patienten (< 28°C) eine verzögerte Reanimation in Betracht gezogen werden. Wenn der Transport schwierig ist, kann eine intermittierende CPR erwogen werden.
d: Wenn keine Messung der Körperkerntemperatur verfügbar ist, kann ein hypothermiebedingter Kreislaufstillstand nach Ermessen der Rettenden auch bei einer Verschüttungsdauer < 60 Minuten angenommen werden, wenn folgende Bedingungen vorliegen:
-
freier Atemweg
-
keine Vitalzeichen
-
Möglichkeit einer sehr schnellen Abkühlung, z. B.:
-
Verschüttung während des Aufstiegs
-
niedriger Body-Mass-Index oder kleine Körpergröße
-
minimale Bekleidung
-
starkes Schwitzen vor der Verschüttung
-
e: Die innerklinische Prognose eines erfolgreichen Wiedererwärmens bei einem Lawinenopfer sollte die Berechnung der Überlebenswahrscheinlichkeit mittels HOPE-Score einschließen.
HOPE = Hypothermia Outcome Prediction after ECLS rewarming for hypothermic arrested patients (Vorhersagemodell für das Überleben nach Wiedererwärmung mittels eCPR bei hypothermen Patient:innen im Kreislaufstillstand)
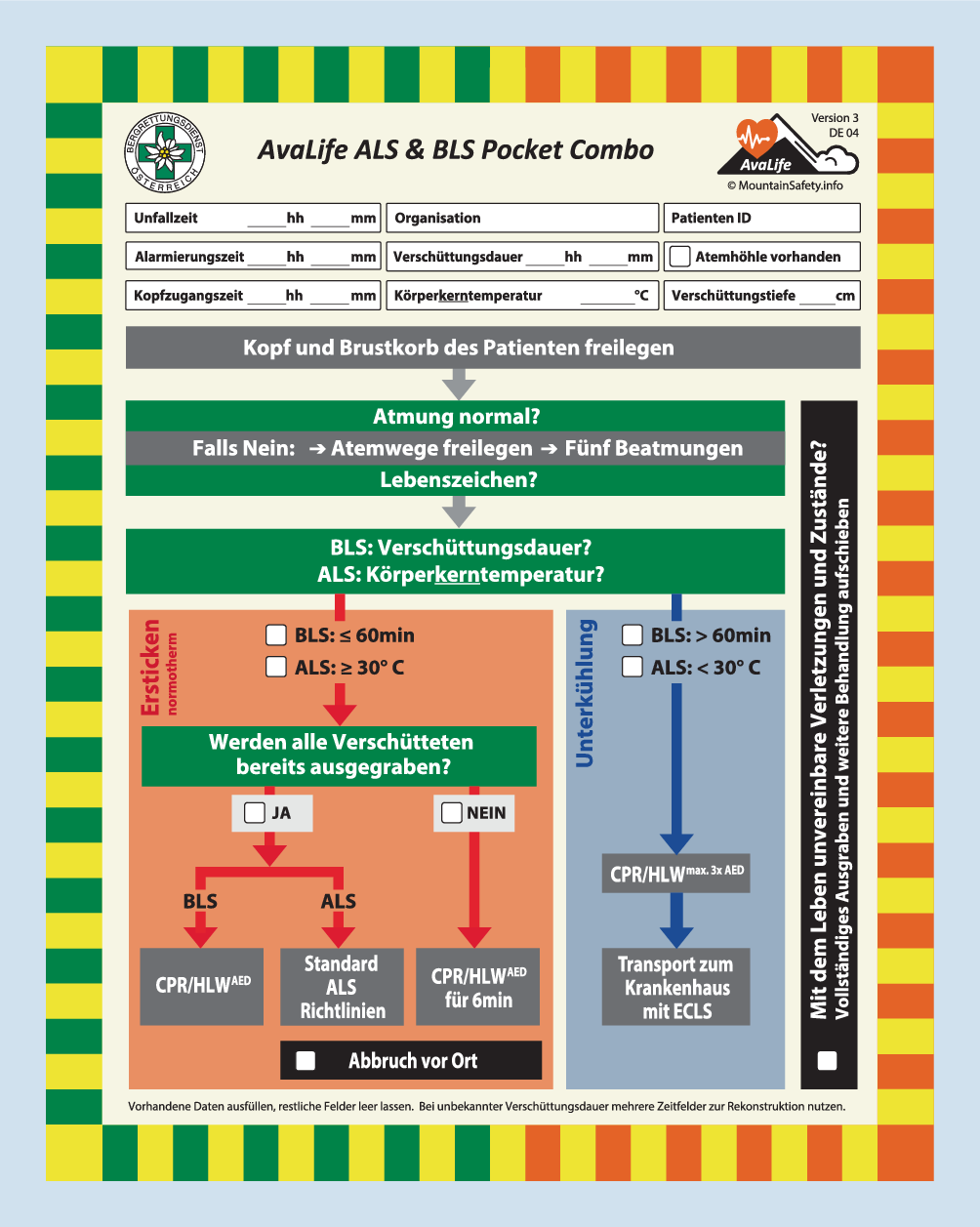
- Bei Lawinenunfällen mit mehreren Verschütteten, bei denen nur BLS Anwender und auch nicht genügend Helfer vor Ort sind, kann man nach dem AvaLife-Algorithmus vorgehen.
Lungenembolie
- Standard ALS
- Niedrige ETCO2 Werte (< 13 mmHg) unter hochwertigen Thoraxkompressionen können die Diagnose einer Lungenembolie stützen, sind jedoch kein spezifisches Anzeichen.
- Im Kreislaufstillstand präsentiert sich eine Lungenembolie häufig als pulslose elektrische Aktivität (PEA).
- Ultraschall kann im Kreislaufstillstand zur Erkennung einer Lungenembolie eingesetzt werden.
- Symptome vor dem Herzstillstand:
-
Plötzlich einsetzende Dyspnoe
-
Pleuritischer oder retrosternaler Brustschmerz
-
Husten
-
Hämoptysen
-
Synkope
(anderweitig nicht erklärbar und/oder wiederholte Kollapsereignisse) -
Zeichen einer DVT
(einseitige Schwellung der unteren Extremität) - EKG:
-
Negativierung der T-Wellen in den Ableitungen V1–V4
-
QR-Muster in V1
-
S1Q3T3-Muster
(d. h. prominente S-Welle in Ableitung I, Q-Welle und invertierte T-Welle in Ableitung III) -
inkompletter oder kompletter Rechtsschenkelblock
-
-
- Bei Verdacht auf eine Lungenembolie als Ursache für den Kreislaufstillstand sollen Fibrinolytika (Metalyse...) eingesetzt werden.
- Wenn thrombolytische Medikamente verabreicht wurden, sollte die CPR mindestens 60–90 Minuten fortgesetzt werden.
- eCPR als Rettungsmaßnahme soll für ausgewählte Patienten mit Kreislaufstillstand erwogen werden, wenn die konventionelle Wiederbelebung versagt und eCPR verfügbar ist.
Koronarthrombose
- Standard ALS
- Die koronare Herzkrankheit (KHK) bleibt die häufigste Ursache eines außerklinischen Herzstillstands bei Erwachsenen, entweder durch ventrikuläre Arrhythmien infolge akuter Myokardischämie oder durch Arrhythmien, die aus einem fibrotischen arrhythmogenen Substrat bei Patient:innen mit vorausgegangenem Myokardinfarkt entstehen.
- Der Patient soll in ein Zentrum mit PCI-Kapazitäten transportiert werden und die bestehenden STEMI-Netzwerke bei ST Hebung oder Verdacht auf eine anhaltende Ischämie aktiviert werden.
- Bei folgender Anamnese muss von einem akuten Koronarsyndrom ausgegangen werden:
- KHK in der Vorgeschichte
- Brustschmerz vor dem Herzstillstand
- initial schockbarer Rhythmus
- Die BLL "Akutes Koronarsyndrom (ACS)" wird auch in der Reanimation oder bei ROSC durchgeführt:
- EKG-Diagnostik (Geringe Aussagekraft ≤ 8 Minuten nach ROSC - ca. 10 Minuten nach ROSC erneutes EKG)
- Entscheidung STEMI/NSTE-ACS mit Hochrisiko-EKG/NSTE-ACS mit Instabilitätskriterium
- Acetylsalicylsäure oral oder intravenös
- Heparin intravenös
- Ticagrelor oral (wenn möglich)
Intoxikation
- Standard ALS
- Es muss auf die persönliche Sicherheit geachtet werden, da durch direkten Hautkontakt (z. B. Mund-zu-Mund-Beatmung) toxische Substanzen übertragen werden können.
- Alle Patienten mit Kreislaufstillstand sollen auf eine mögliche Intoxikation untersucht werden.
- Die weitere Absorption soll verhindert werden und spezifische Behandlungsmaßnahmen wie Antidota und Dekontamination sollen erwogen werden.
- Sofern verfügbar, sollen Antidota so schnell wie möglich verabreicht werden.
- Wiederbelebungsmaßnahmen müssen eventuell über einen längeren Zeitraum fortgesetzt werden, da die Toxinkonzentration während längerer Wiederbelebung durch Metabolisierung oder Ausscheidung sinken kann.
- Die Vergiftungsinformationszentrale (Tel. +43 1 4064343) soll für Informationen zur Behandlung des vergifteten Patienten kontaktiert werden.
- Die Körpertemperatur der Patienten sollte gemessen werden, da bei Überdosierungen von Medikamenten eine Hypothermie oder Hyperthermie auftreten kann.
- Die BLL "Intoxikation" wird auch in der Reanimation oder bei ROSC durchgeführt.
Traumatischer Kreislaufstillstand
- Der traumatische Kreislaufstillstand (TCA) unterscheidet sich vom Kreislaufstillstand aufgrund medizinischer Ursachen; dies spiegelt sich im Behandlungsalgorithmus wider.
- Die Reaktion auf einen traumatischen Kreislaufstillstand ist zeitkritisch und der Erfolg hängt von einer gut etablierten Rettungskette ab, einschließlich einer gezielten präklinischen Versorgung und einer spezialisierten Versorgung im Traumazentrum.
- Eine frühzeitige und aggressive Behandlung reversibler Ursachen (z. B. Blutstillung, Atemwegsmanagement, Thoraxdekompression) ist für das Überleben von entscheidender Bedeutung.
- Unmittelbare Reanimationsmaßnahmen bei traumatischem Herzstillstand konzentrieren sich auf die gleichzeitige Behandlung reversibler Ursachen, die Vorrang vor Thoraxkompressionen hat.
- Ultraschall hilft bei der Identifizierung der Ursache des Kreislaufstillstands und leitet die Wiederbelebungsmaßnahmen.
- Die BLL "Unstillbare Blutung" wird auch in der Reanimation oder bei ROSC durchgeführt:
- Normothermie sicherstellen
- Rascher Transport in geeigneten Schockraum
- Tranexamsäure intravenös
- Kristalloide Infusionslösung intravenös
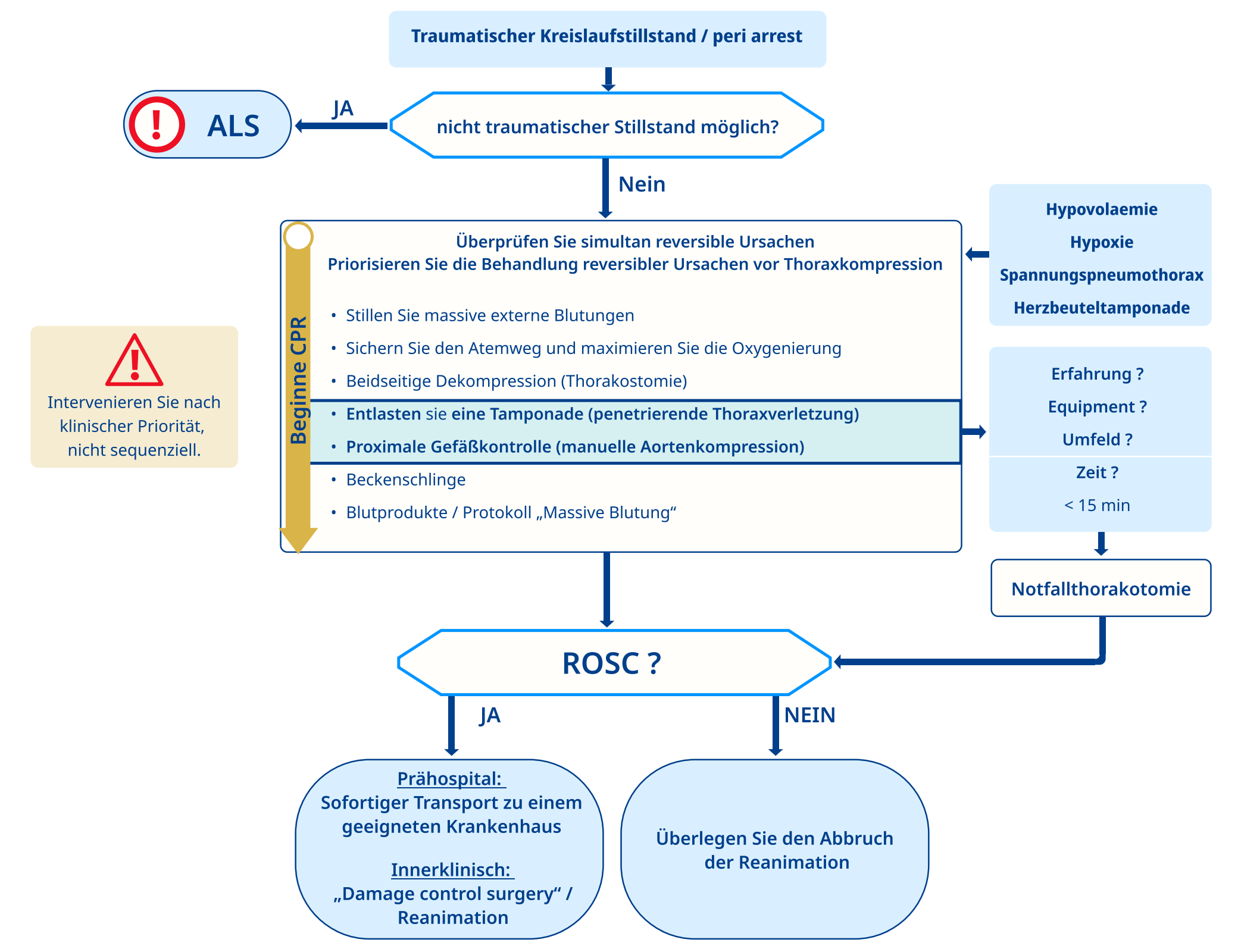
Es soll in Erwägung gezogen werden, die Reanimation zu unterlassen, wenn:
-
keine Lebenszeichen in den vorhergehenden 15 Minuten
-
massives Trauma, das mit dem Leben unvereinbar ist, z. B.
-
Dekapitation
-
massive kardiale Zerstörung
-
schwere Schädelverletzung mit Verlust von Gehirngewebe
-
Es soll in Erwägung gezogen werden, die Reanimation zu beenden, wenn:
-
kein ROSC innerhalb von 20 Minuten, nachdem reversible Ursachen behandelt wurden
-
keine ultrasonographisch nachweisbare kardiale Aktivität bei PEA 20 Minuten nach Behandlung reversibler Ursachen
Ertrinken
- Es soll Rettungsmaterial und Schwimmhilfen verwendet werden, mit denen die Helfer trainiert sind.
- Die Stabilisierung der Wirbelsäule soll die Rettung des Betroffenen aus dem Wasser nicht verzögern, wenn eine Reanimation erforderlich ist.
- Vor dem Standard ALS soll mit 5 Beatmungen mit 100 % Sauerstoff begonnen werden.
- Die 5 Beatmungen können bereits im seichten Wasser durchgeführt werden, sofern das sicher möglich ist.
- Ist die Beatmung nicht sofort verfügbar, soll mit den Herzdruckmassagen begonnen werden.
- Um eine Magenüberblähung zu vermeiden soll der Beatmungsdruck schrittweise erhöht werden, wenn ein höherer Inspirationsdruck erforderlich ist.
- eCPR soll erwogen werden, wenn die initiale Reanimation erfolglos ist.
- Es sollen die Empfehlungen zur Unterkühlung befolgt werden.
Kreislaufstillstand bei Patienten mit Left Ventricular Assist Device (LVAD)
- Mechanische Kreislaufunterstützungssysteme, insbesondere linksventrikuläre Assist Devices (LVAD), werden zunehmend als Überbrückung zur Herztransplantation oder zur Erholung bei Patienten mit fortgeschrittener Herzinsuffizienz eingesetzt.
- Während mit Standard ALS begonnen wird, soll versucht werden, das Gerät wieder in Ordnung zu bringen.
- Es kann erwogen werden, die CPR um bis zu 2 Minuten zu verzögern, um das Gerät wieder zu starten, wenn nicht ausreichend Helfer verfügbar sind.
- Die Behebung der Gerätestörung hat Priorität.
- Patienten mit LVAD-Geräten weisen häufig keine klassischen klinischen Zeichen wie einen tastbaren Puls auf, selbst wenn sie hämodynamisch stabil sind. Daher kann die Beurteilung des Kreislaufzustandes mittels Pulspalpation nicht-invasiver Blutdruckmessung oder Pulsoxymetrie schwierig sein.
-
Die Erkennung eines Herzstillstands basiert daher auf:
-
fehlender Reaktionsfähigkeit
-
fehlender Atmung
-
Kreislaufstillstand beim Sport
- Standard ALS
- Bei rettungsdienstlichen Bereitstellungen bei Sportereignissen muss immer ein Defibrillator griffbereit gehalten werden.
- Kollabiert ein Sportler, muss immer von einem Kreislaufstillstand ausgegangen werden und sofort ein Defibrillator zum Einsatz gebracht werden.
- Bei Kollapsgeschehen auf einem Spielfeld muss die Reanimation inklusive der Defibrillation unmittelbar am Spielfeld durchgeführt werden. Ein Transport an den Spielfeldrand stellt eine nicht tolerierbare Verzögerung der Defibrillation dar.
Kreislaufstillstand bei Asthma- oder COPD-Patienten
- Standard ALS
- Wenn möglich soll endotracheal intubiert werden (wegen des hohen Beatmungsdrucks).
- Die Beatmungen sollen mit langsamer Atemfrequenz (8-10/min) und ausreichendem Tidalvolumen durchgeführt werden.
- Es soll erwogen werden den Beatmungsbeutel/das Beatmungsgerät zwischen den Beatmungsphasen während der Herzdruckmassage (30:2) zu diskonnektieren, um eine dynamische Hyperinflation ("Air Trapping") zu behandeln.
- Es soll auf Symptome eines (Spannungs-)Pneumothorax geachtet werden.
- eCPR soll erwogen werden, wenn die ersten Reanimationsmaßnahmen erfolglos sind.
Kreislaufstillstand bei Hämodialysepatienten
- Standard ALS
- Alle reversiblen Ursachen gelten auch für Dialysepatienten. Elektrolytstörungen und Flüssigkeitsverschiebungen während der Dialyse sind häufige Ursachen eines Herzstillstands.
-
Hyperkaliämie soll erwogen werden, wenn der Herzstillstand vor der Dialysesitzung auftritt. Für das Management eines hyperkaliämischen Herzstillstands siehe Abschnitt Hyperkaliämie.
-
Hypokaliämie soll erwogen werden, wenn der Herzstillstand unmittelbar nach der Dialyse auftritt.
-
Eine Dialyse kann in der frühen Post-Reanimationsphase erforderlich sein, gesteuert durch Flüssigkeitsstatus und Serumchemie.
-
Der Transport der Patientin bzw. des Patienten auf eine Intensivstation mit Dialysemöglichkeit ist erforderlich.
Kreislaufstillstand bei adipösen Patienten
- Standard ALS
- Die Durchführung einer effektiven Herzdruckmassage kann bei adipösen Patienten herausfordernd sein. Bei Ermüdung der Helfenden kann es sinnvoll sein, die Person, die die Thoraxkompressionen durchführt, häufiger als alle zwei Minuten zu wechseln.
- Sind Helfer nicht in der Lage den Patienten auf einen harten Untergrund zu heben, soll die Herzdruckmassage auch auf einem weichen Untergrund begonnen werden.
- Der Einsatz von mechanischen Thoraxkompressionsgeräten kann erwogen werden, allerdings begrenzen Körperdimensionen und die Neigung der vorderen Thoraxwand die Anwendbarkeit der meisten Geräte bei sehr adipösen Patienten.
- Adipositas ist mit schwieriger Maskenbeatmung assoziiert und kann Probleme beim Atemwegsmanagement verursachen.
- Ein freier Atemweg soll deshalb frühzeitig gesichert werden (supraglottische Atemwegshilfen oder tracheale Intubation), um die Dauer der Beutel-Masken-Beatmung zu minimieren.
Kreislaufstillstand bei Patienten mit Pectus excavatum (Trichterbrust)
- Standard ALS
- Pectus excavatum stellt eine Thoraxwanddeformität mit reduziertem Raum für Herz und Lunge dar.
- Es soll eine reduzierte Thoraxkompressionstiefe von 3–4 cm erwogen werden.
- Bei einer Nuss-Bar-Korrektur ist eine deutlich höhere Kraft erforderlich, um eine wirksame Thoraxkompression zu erzielen. Bei Ermüdung der Helfenden kann es sinnvoll sein, die Person, die die Thoraxkompressionen durchführt, häufiger als alle zwei Minuten zu wechseln.
- Mechanische Thoraxkompressionsgeräte können nur bedingt und mit Vorsicht verwendet werden.
- Für die Defibrillation soll eine antero-posteriore Pad-Platzierung verwendet werden.
- Frühzeitige eCPR soll erwogen werden, wenn die Kompressionen unwirksam sind.
Kreislaufstillstand in der Schwangerschaft
- Standard ALS
- Bei jeder kollabierten Frau im gebärfähigen Alter soll eine Schwangerschaft in Betracht gezogen werden.
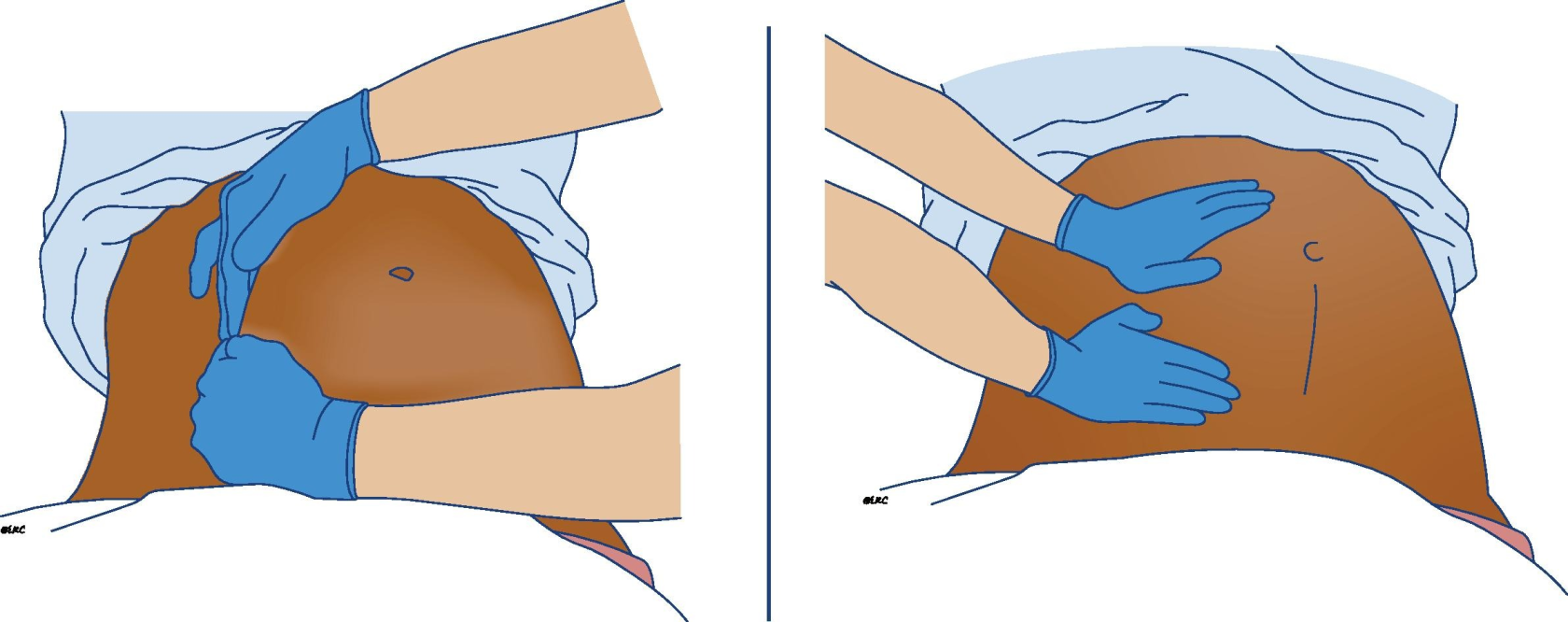
- Eine aortokavale Kompression (Kompression der Vena cava inferior und der Aorta durch den Uterus) muss so früh wie möglich entlastet werden. Die Entlastung soll während der gesamten Reanimation aufrecht erhalten werden. Aufgrund praktischer Erwägungen wird bei einem Kreislaufstillstand der Mutter eine manuelle Verlagerung der Gebärmutter nach links empfohlen:
- Von der rechten Seite der Patientin aus unter den Uterus greifen und nach oben und links drücken oder
- Von der linken Seite der Patientin aus über den Uterus greifen und nach oben und links anheben.
- Zusätzlich zu den 4Hs und HITS muss nach schwangerschaftsspezifischen Ursachen für den Kreislaufstillstand (4Ps) gesucht werden: Diese 4Ps sind Prä-Eklampsie und Eklampsie, puerperale Sepsis, Plazenta- und Uteruskomplikationen sowie peripartale Kardiomyopathie.
- Die Reanimationshysterotomie ist ein zeitkritischer Eingriff. Die Vorbereitung für den Eingriff soll früh erfolgen, da die Überlebenschance des Kindes rasch sinkt.
- Die Reanimationshysterotomie soll so schnell wie möglich am Ort des Kreislaufstillstands von einem erfahrenen Team durchgeführt werden. Ist die Reanimationshysterotomie nicht möglich, soll ein zeitkritischer Transport ins Krankenhaus priorisiert werden.
Quellenangaben
ERC-Guidelines 2025: Adult Advanced Life Support
Erläuterungen
- Die Behandlungsleitlinie ist in dieser (oder sehr ähnlicher) Form international üblich für ALS-Personal.
- Die Behandlungsleitlinie entspricht der aktuellen wissenschaftlichen Empfehlung für die Reanimation (ERC-Guidelines).
- Die Drei-Schock-Strategie bei beobachtetem Einsetzen von Kammerflimmern ist gem. aktueller ERC-Guidelines nur bei manueller Defibrillation empfohlen. Im AED-Modus ist sie nicht empfohlen, weil die Pausen zwischen den Schocks zu lange wären.
-
Während der Analysephase mit dem Corpuls3 ist keine Herzdruckmassage durchzuführen. Vom Gerät wird die Sprachausgabe „Patient nicht berühren“ ausgegeben. Zeitgleich zur Analysephase beginnt bereits im Hintergrund das Hochladen zur evt. Schockabgabe.
Wird ein schockbarer Rhythmus festgestellt, wird zeitnahe nach Beginn der Analyse ein Schock vorbereitet. Bei weiteren Herzdruckmassage könnte sich auf Grund der Artefaktbildung die Schockabgabe verzögern.Wird ein nicht-schockbarer Rhythmus festgestellt, entlädt der Corpuls 3 die geladene Energie wieder.
Version
| Version BLLNOE 24.1 |
03/2026 |
Design geändert, eCPR hinzugefügt, Defibrillationsvektor ändern hinzugefügt, Besondere Umstände hinzugefügt |
| Version BLLNOE 24.0.3 |
09/2025 |
Einschlusskriterien eCPR Universitätsklinikum St. Pölten aktualisiert |
| Version BLLNOE 24.0.2 |
03/2025 |
Änderung Darstellung Klappboxen |
| Version BLLNOE 24.0.1 |
12/2024 |
Erläuterungen hinzugefügt |
| Version BLLNOE 24.0 |
06/2024 |
Darstellung nach neuem Designkonzept |
| Version 1.1 | 12/2021 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!