Atemwegssicherung bei Atem-Kreislauf-Stillstand (ALS)
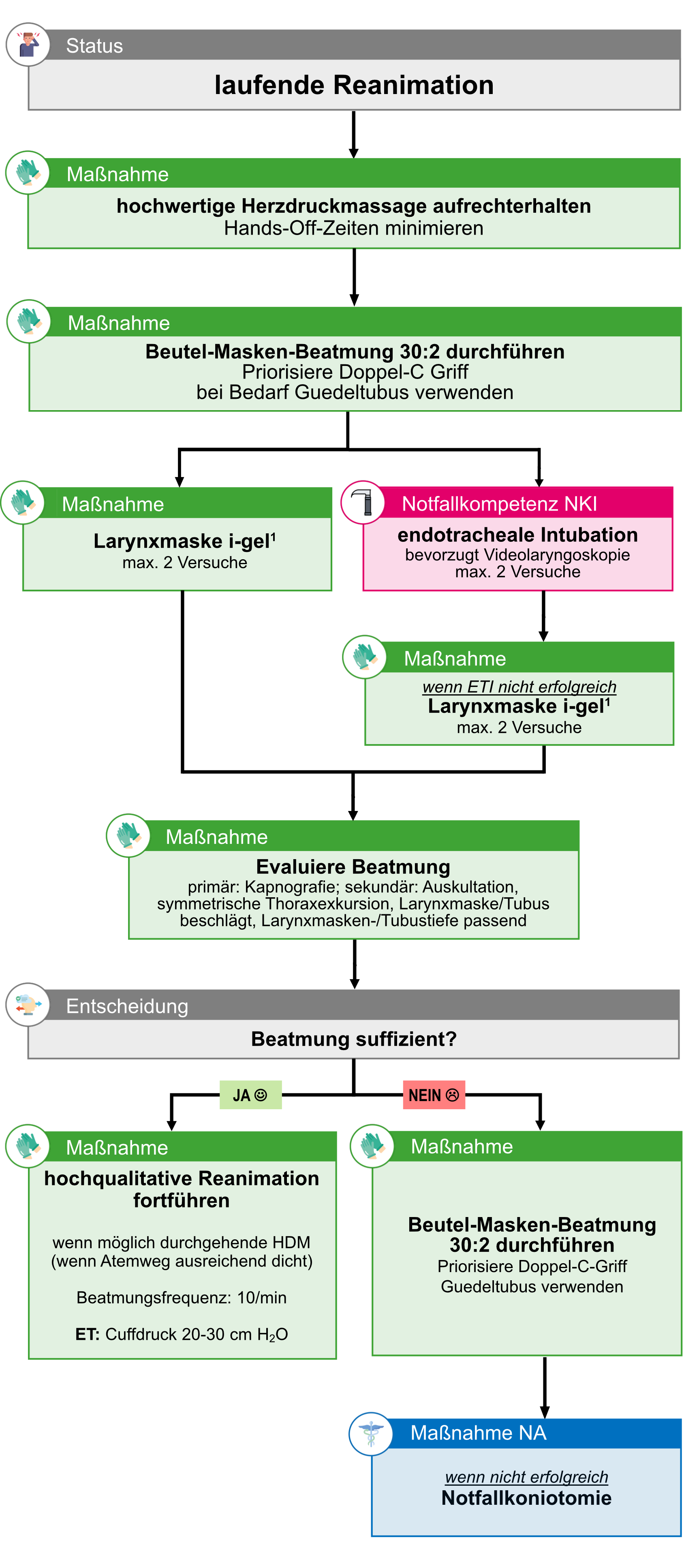
(1) Larynxmaske i-gel setzen
Indikationen
- Atemwegssicherung beim Atem-Kreislauf-Stillstand gemäß
Therapieziel
- Offenhalten des Atemweges
- Ermöglichen effektiver Beatmungen
- Vermeidung von Aspiration
Kontraindikationen
- bei Atem-Kreislauf-Stillstand keine Kontraindikationen
Achtung
- Beachte die Behandlungsleitlinien zur Atemwegssicherung beim Atem-Kreislauf-Stillstand (Erwachsene).
- Auf Rettungsmittel des RKNÖ werden Larynxmasken des Typs igel (Plus) mitgeführt. Anderweitige Larynxmasken können bei Bedarf verwendet werden, wenn durch den/die Sanitäter:in beherrscht.
Benötigtes Material
Für i-gel (Plus):
- i-gel (Plus) der passenden Größe*
- Gleitmittel*
- Fixierung*
- Magensonde*
- Universalbeutel
- Absaugeinheit
- Beatmungsbeutel
- Beatmungsfilter
- Tubusverlängerung
bei konventionellen Larynxmasken zusätzlich:
- Cuffspritze
- Cuffdruckmesser
*im i-gel (Plus) Resus Pack (Austattung Rettungsmittel RKNÖ) enthalten.
Durchführung
#i-gel (Plus)
| Nr. | Maßnahme/Handlung i-gel (Plus) |
||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 |
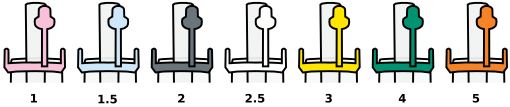
Auswahl der passenden Maskengröße gemäß Herstellerangabe
Größentabelle
Erwachsene (i-gel Plus)
Primär soll für die Größenauswahl das Idealgewicht des/der Patient:in als Entscheidungskriterium herangezogen werden. Die Gewichtsangaben beziehen sich nicht auf das tatsächliche Körpergewicht, sondern auf das geschätzte Idealgewicht (Ideal Body Weight) der Patient:innen. (z.B. Mann mit 1.80m = 80 kg).
In der Praxis hat sich folgendes Vorgehen bewährt:
*Körpergröße mit Broca-Formel |
||||||||||||||||||||
| 2 | Vorbereitung Materialien | ||||||||||||||||||||
|
3 |
Lagerung des Kopfes in Schnüffelposition (wenn nicht durchführbar: Lagerung des Kopfes in Neutralposition leicht nackenwärts überstreckt) |
||||||||||||||||||||
| 4 |
Maske aus Verpackungsrahmen entfernen |
||||||||||||||||||||
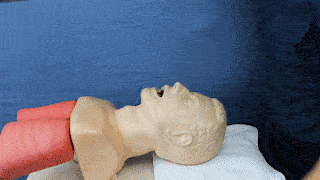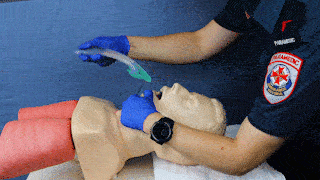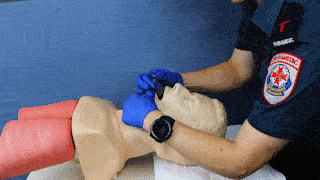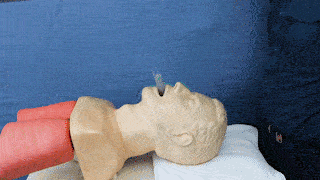
| 5 |
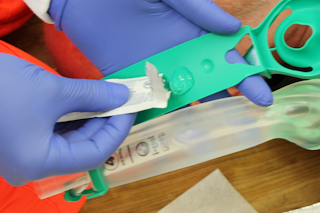
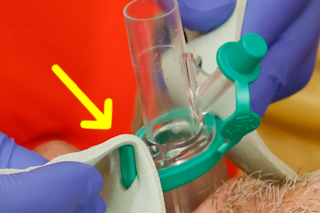
Maske mit Gleitmittel benetzen
Es ist darauf zu achten, dass keine Öffnungen am Maskenende (insb. Öffnung Atemwegskanal) durch Gleitmittel blockiert werden. |
||||||||||||||||||||
| 6 |
Mund so weit wie möglich öffnen Option C: Unterstützung durch weitere:n Sanitäter:in beim Öffnen des Mundes (ausreichende Ressourcen notwendig) |
||||||||||||||||||||
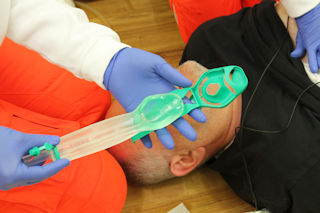
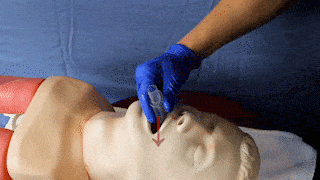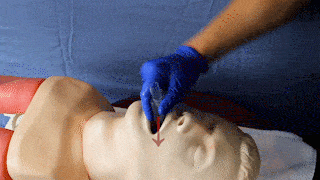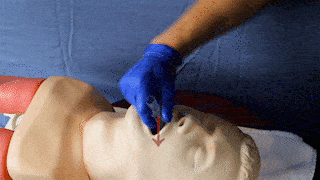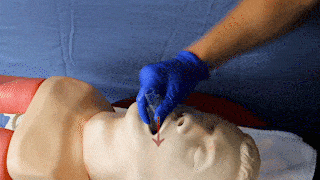
| 7 |
Maske entlang des harten Gaumens mit der Öffnung und sanftem Druck nach unten einführen bis ein federnder Widerstand zu spüren ist. Wenn möglich Einführung bis obere Zahnreihe mit schwarzer Markierung (nur bei Erw. Größen vorhanden) abschließt.
|
||||||||||||||||||||
| 8 | Suffiziente Beatmung durchführen |
||||||||||||||||||||
| 9 |
|
||||||||||||||||||||
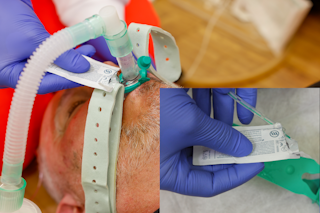
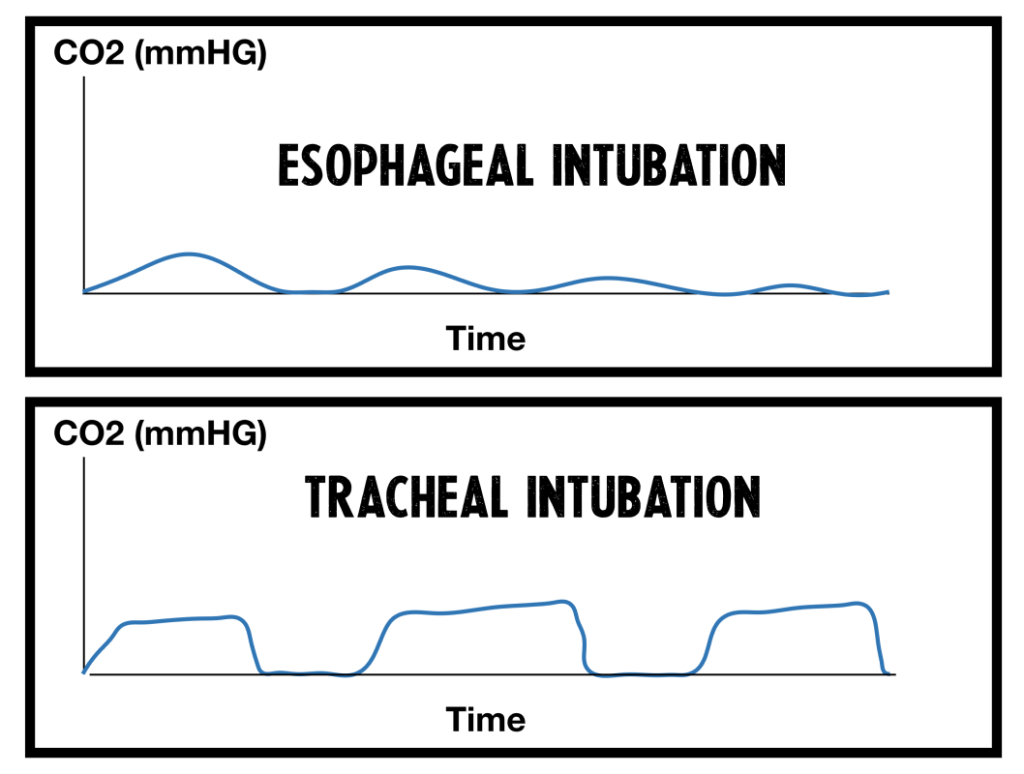
| 10 | Lagekontrolle: wellenförmige Kapnografie, Auskultation, Beurteilung der Thoraxexkursion, Beschlagen der Larynxmaske | ||||||||||||||||||||
| 11 |
Magensonde in Drainagekanal einführen.
Magensonde in korrekter Größe auswählen.
|
||||||||||||||||||||
| 12 |
Universalbeutel an Magensonde abschließen. Bei Bedarf (Flüssigkeit ersichtlich) auf Absaugeinheit wechseln. |
||||||||||||||||||||
| # |
Fehlermanagement
|
||||||||||||||||||||
| # |
Verwendung zusätzlicher SauerstoffanschlussDie i-gel (Plus) verfügt über einen integrierten zusätzlichen Sauerstoffanschluss. Die Verwendung erfolgt bei Patient:innen mit ROSC, die eine suffiziente Eigenatmung zeigen und die i-gel (Plus) tolerieren.
Technik für die Verwendung des zusätzlichen Sauerstoffanschlusses: 2.) Die Kappe vom Sauerstoffanschluss abnehmen. 3.) Ende eines Standardsauerstoffschlauchs an den zusätzlichen Sauerstoffanschluss der i-gel (Plus) anschließen. 4.) Gewünschte Flow-Rate am Sauerstoffzufuhrsystem (maximal 8L/min) einstellen. Der Sauerstofffluss darf 8L/min nicht überschreiten. 5.) Bei erneutem Wechsel auf Beatmungssystem - Sauestoffschlauch entfernen und Kappe verschließen.
|
#Konventionelle Larynxmaske
Maßnahme/Handlung konventionelle Larynxmaske
| Nr. | Maßnahme/Handlung Larynxmaske |
|---|---|
| 1 | Wähle die passende Larynxmaske gemäß Herstellerangabe aus |
| 2 | Lagere den Kopf in Schnüffelposition |
| 3 | Stelle sicher, dass die Cuffs vollständig entleert sind |
| 4 | Gleitmittel auf die Oberseite (=die zum Gaumen zeigende Seite) aufbringen |
| 5 | Mund so weit wie möglich öffnen |
| 6 | Larynxmaske entlang des harten Gaumens mit der Öffnung nach unten einführen, bis ein federnder Widerstand zu spüren ist |
| 7 | Bei Bedarf muss die Larynxmaske mit Hilfe der Finger an der Zunge vorbeigeschoben werden. |
| 8 | Cuffs blocken |
| 9 | Beobachte, ob sich die Larynxmaske beim Blocken des Cuffs selbständig positioniert. Die Larynxmaske wird dabei (ähnlich dem Larynxtubus) ein kleines Stück aus dem Mund herausgedrückt. |
| 10 | Probebeatmung durchführen |
| 11 | Lagekontrolle: wellenförmige Kapnografie, Auskultation, Beurteilung der Thoraxexkursion, Beschlagen der Larynxmaske |
| 12 | Cuffdruck von max. 60 cm H2O sicherstellen |
| 13 | Magensonde in Drainagekanal einführen |
Video zur Anwendung der Larynxmaske (kommentiert, OP-Setting, DocCheck, ca. 2 Minuten)
Erläuterungen
Die ERC-Leitlinien 2025 empfehlen klar die i-gel gegenüber dem Larynxtubus, wenn ein supraglottischer Atemweg (SGA) verwendet wird (Abschnitt Adult Advanced Life Support / Airway and ventilation).
Die i-gel eignet sich für den Einsatz in der Reanimation und im schwierigen Airway Management. Die Maske verfügt über einen anatomisch geformten, nicht aufblasbaren Gel-Cuff, der besonders schnell eine gute Abdichtung erzeugt. Die i-gel benötigt kein Cuff-Management, keine Inflation und keine Volumenabschätzung. Die i-gel hat eine anatomisch intuitive Positionierung und in Registerdaten eine niedrigere Fehlplatzierungsrate gegenüber anderen supraglottischen Atemwegshilfen.
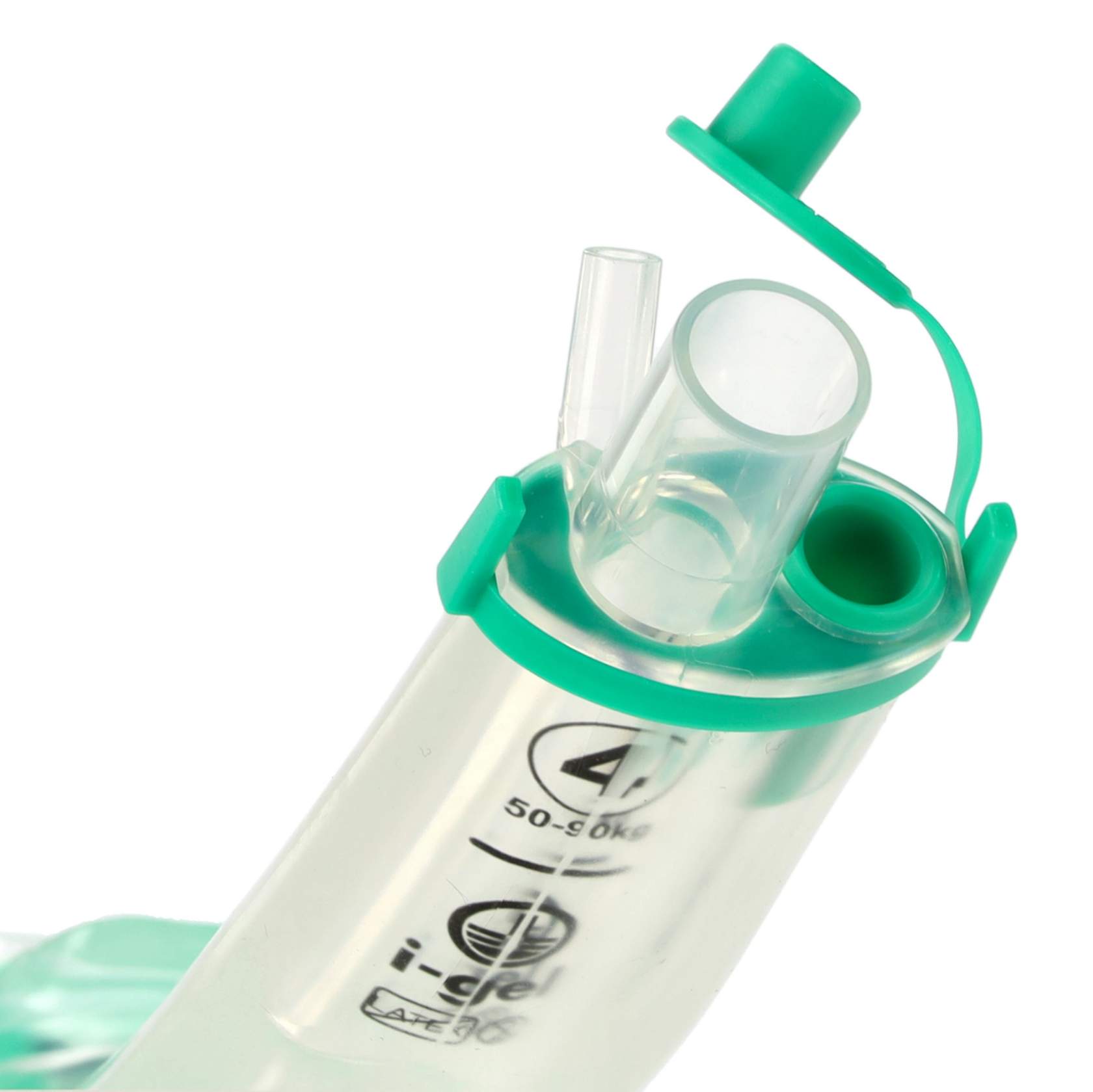
Die i-gel (Plus) ist eine Weiterentwicklung des i-gel und bietet einen größeren gastrischen Kanal, einen zusätzlichen Sauerstoff-Anschluss zur passiven Verabreichung, eine angepasste Cuffspitze (zur besseren Abdichtung) sowie eine optimierte Intubationsrampe (für fiberoptische Intubation). Die i-gel (Plus) ist in der Größen 3,4,5 für Erwachsene verfügbar.
Größenauswahl bei der i-gel – warum sie anhand des Körpergewichts erfolgt
Die supraglottische Atemwegshilfe i-gel wird – im Gegensatz zu einigen anderen supraglottischen Atemwegssystemen – nicht anhand der Körpergröße, sondern anhand des Körpergewichts des Patienten dimensioniert. Dabei ist wichtig:
Die Gewichtsangaben beziehen sich nicht auf das tatsächliche Körpergewicht, sondern auf das geschätzte Idealgewicht (Ideal Body Weight) des Patienten.
Die i-gel dichtet den Atemweg anders ab als viele andere supraglottische Atemwegssysteme.
Sie besitzt keinen aufblasbaren Cuff, sondern einen anatomisch geformten Gelkörper, der sich passiv an die Strukturen des Hypopharynx und des Larynx anlegt. Damit eine zuverlässige Abdichtung entsteht, muss die Maske zu folgenden anatomischen Strukturen passen:
- Hypopharynx
- Zungengrund
- Perilaryngeale Weichteile
- Epiglottisregion
Die Dimension dieser Strukturen korreliert in der Regel besser mit der Körperkonstitution bzw. dem Idealgewicht als mit der Körpergröße. Eine sehr große, aber schlanke Person kann beispielsweise einen relativ schmalen Pharynx haben, während eine kleinere Person mit starkem Übergewicht deutlich mehr Weichteilgewebe im oberen Atemweg aufweist. Deshalb ist die Körpergröße allein kein verlässlicher Parameter für die Dimension des supraglottischen Atemwegs.
Bei übergewichtigen oder adipösen Patient:innen würde eine Größenwahl nach dem tatsächlichen Gewicht häufig zu einer zu großen Atemwegshilfe führen. Das liegt daran, dass Adipositas zwar das Körpergewicht erhöht, die knöchernen und funktionellen Dimensionen des Hypopharynx jedoch kaum proportional mitwachsen.
Konventionelle Larynxmasken
Die Ausstattung der Rettungsmittel im RKNÖ wird bis 31.12.2026 auf i-gel/igel (Plus) umgestellt. In der Übergangsphase werden weiterhin vereinzelt konventionelle Larynxmasken (RTW - Größen für Kinder; NEF) mitgeführt. Diese dürfen lt. den bisherigen Vorgaben durch NKI verwendet werden - durch NFS/NKA/NKV, wenn beherrscht (alle Altersklassen). Für RS sind konventionelle Larynxmasken in der Anwendung nicht freigegeben.
Quellenangaben
- Luxem J., Runggaldier K., Karutz H., Flake F. (2020) Notfallsanitäter Heute, 7. Auflage
- Enke K., Flemming A., Hündorf H.-P., Knacke P. G., Lipp R. Rupp P. (2019) Lehrbuch für präklinische Notfallmedizin , 6. Auflage
- Ambulance Victoria, Clinical Practice Guidelines (inklusive Bildmaterial)
- SIRMED - Schweizer Institut für Rettungsmedizin
- San-Erlangen, Virtuelle SanArena (inklusive Bildmaterial)
- Meier Medizintechnik (Bildmaterial)
Version
| Kürzel | Datum | Info |
|---|---|---|
| Version SCOPMNOE 24.0,1 | 03/2026 | Anpassungen i-gel (Plus) |
| Version SCOPMNOE 24.0 | 06/2024 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!bei
Ablaufgrafik Larynxtubus (verfügbar bis: 31.12.2026)
Ablaufgrafik für die Übergangszeit (bis 31.12.2026) wobei Larynxmasken des Typs i-gel sowie Larnyxtuben in der Ausstattung vorgehalten werden.
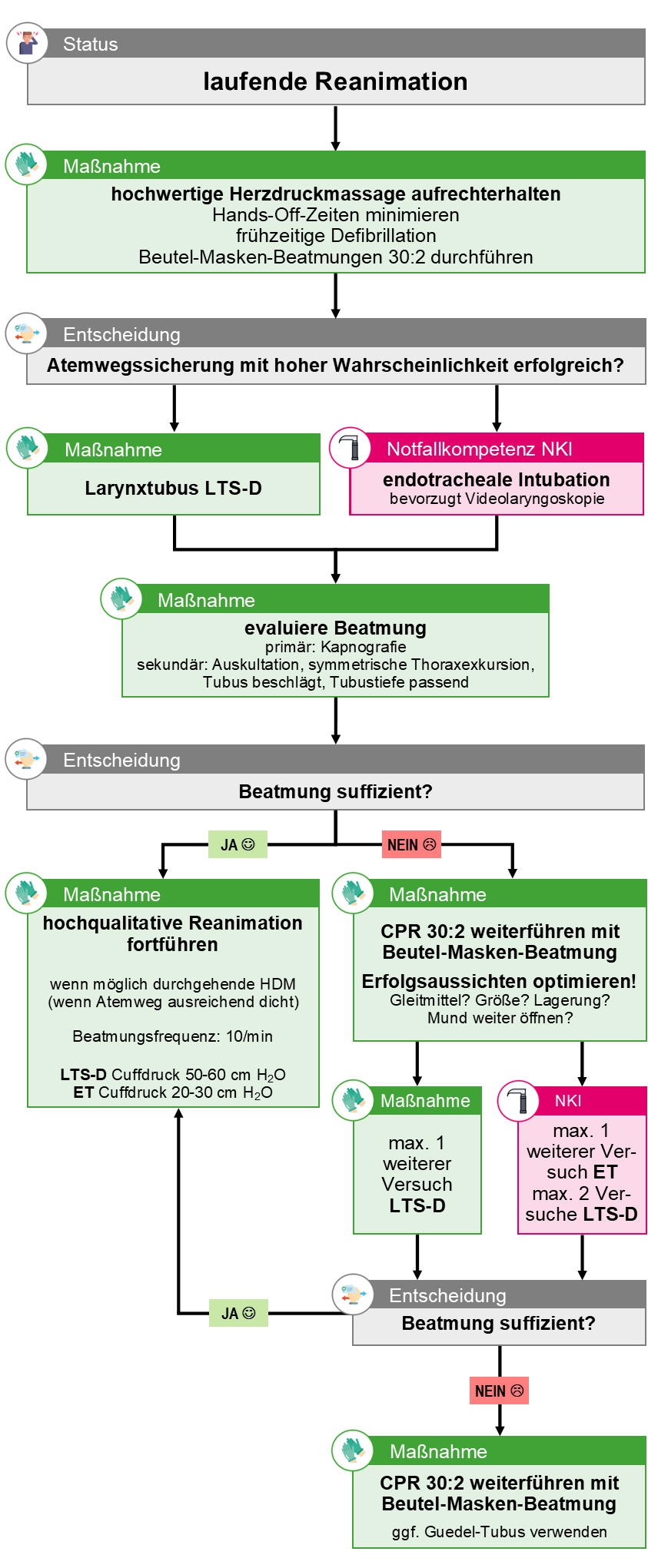
Vorgehen bei Beatmungsproblemen
| Finden der Ursache: DOPES | |
|---|---|
| D | Dislokation (Tubus verrutscht?) |
| O | Obstruktion (Verlegung durch Erbrochenes?) |
| P | Patient:in (Spannungspneumothorax? Erlangt Bewusstsein und wehrt sich gegen SGA/ET?) |
| E | Equipment (Leckage im Beatmungssystem? Sauerstoff leer? Schlauch abgeknickt?) |
| S | Stomach (Magenüberblähung? -> Magensonde!) |
| Problembehebung: HAND | |
|---|---|
| H |
|
| A | Absaugen (problemloses Einführen des Absaugkatheters in den Tubus zeigt Durchgängigkeit) |
| N | Neue Einstellung (relevant bei Verwendung eines Beatmungsgeräts) |
| D | Diagnostik: Kapnogramm beurteilen, wenn vorhanden: Ultraschall (sonst relevant für die Klinik) |
Quelle: Fandler, M., Gotthardt, P.: SOP Akutes Beatmungsproblem, Notfallmedizin up2date 2018; 13: 234-236
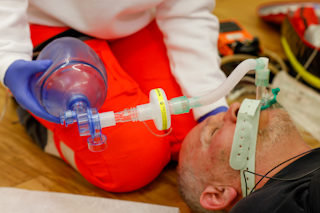
Empfohlener Aufbau der Beatmungsstruktur
Von Patient:in beginnend:
- Larynxmaske/Tubus (i-gel oder Endotrachealtubus)
- Tubusverlängerung (Gänsegurgel)
- Beatmungsfilter
- Sensor Kapnometrie/Kapnographie
- Beatmungsbeutel (Alternativ: Beatmungseinheit)
Hinweis: Bei der Verwendung eines SGA/ET kann der Beatmungsbeutel konnektiert bleiben und die Defibrillation normal durchgeführt werden. Der Beutel kann in der Hand gehalten oder abgelegt (nicht direkt auf den Brustkorb) werden (Gänsegurgel).
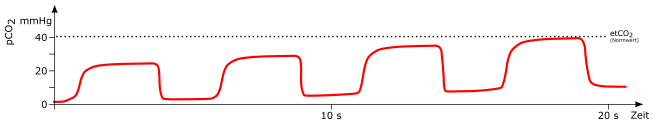
Interpretation Kapnographie
Maßnahmenbeschreibung Kapnometrie/Kapnografie
Quelle: criticalcare.now
Indikationen
Tubusadapter
- Endotracheal intubierter Patient
- Mit SGA (Laryngsmaske/Larynxtubus) intubierter Patient
Nasal-/Oraladapter
- Atemdepressiver Patient
- Bewusstseinsgestörter Patient
- Sedierter Patient
- Patient mit respiratorischer Störung
Kontraindikationen
- Keine
Benötigtes Material
- EKG-Monitor
- Kapnometrie Tubusadapter oder Nasal-/Oraladapter
Durchführung
Tubusadapter
| Nr. |
|
|---|---|
| 1 | Beide Sensoren mit dem Adapter konnektieren (Dreieck auf Dreieck) |
| 2 | Den Adapter zwischen Beatmungsbeutel und Beatmungsfilter platzieren (Optimale Anordnung: Tubus - Gänsegurgel - Beatmungsfilter - Kapnograpiesensor - Beatmungsbeutel) |
Nasal-/Oraladapter
| Nr. |
|
|---|---|
| 1 | Beide Sensoren mit dem Adapter konnektieren (Dreieck auf Dreieck) |
| 2 | Patient über die Maßnahme aufklären |
| 3 | Adapter in der Nase platzieren, mit den Kabeln hinter den Ohren fixieren und den Fixierring unter dem Kinn festziehen |
| 4 | Den Adapter und die Kabel mit Klebestreifen fixieren |
Erläuterungen
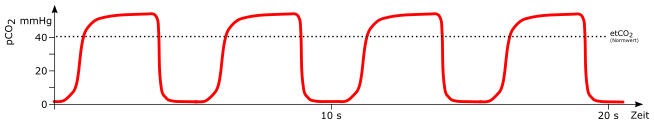
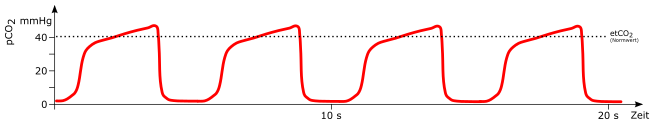
Kapnogramm
-
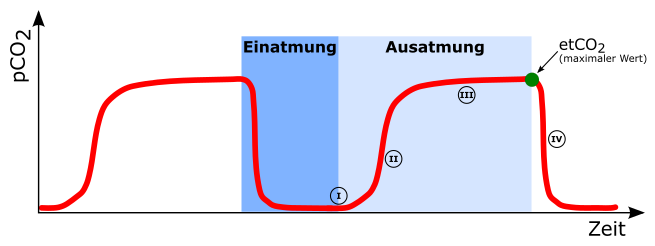
Phase I
Beginn der Exspiration. Zunächst wird die Luft des anatomischen Totraumes ausgeatmet. Da diese kein CO2 besitzt, kommt es während dieser Phase zunächst zu keinem Anstieg im Kapnogramm.
-
Phase II
In der weiteren Ausatmung wird zunehmend zur Luft aus dem anatomischen Totraum Gas aus den Alveolen ausgeatmet. Da dieses CO2 beinhaltet, kommt es zum schnellen Anstieg im Kapnogramm.
-
Phase III
In dieser Phase kommt es zum Abatmen der Luft aus den Alveolen. Da CO2-arme Luft des Totraumes nicht mehr vorhanden ist, kommt es zu einer Plateauphase im Kapnogramm. Der Übergang von Phase III zu Phase IV markiert den Beginn der Inspiration. In diesem Moment erreicht das CO2 am Detektor seinen Maximalwert. Dieser Wert wird als endtidales Kohlendioxid (etCO2) bezeichnet und spiegelt den CO2-Gehalt der Alveolen am besten wider.
-
Phase IV
Mit Beginn der Inspiration kommt es zum schnellen Abfall der CO2-Konzentration im Schlauchsystem.
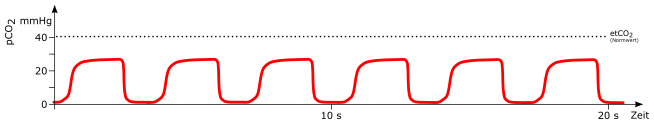
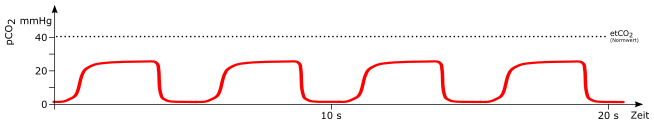
Normal
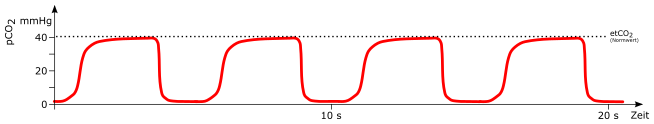
Atemzug
mögliche Ursachen:
-
spontaner Atemzug (*) bei beatmendem Patienten
Erhöhte Frequenz
mögliche Ursachen:
- Hyperventilation
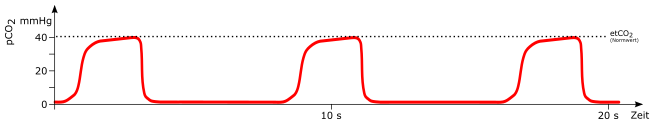
Erniedrigte Frequenz
mögliche Ursachen:
-
Hypoventilation
-
Schädel-Hirn-Trauma (Hirnstammschädigung)
-
Opiatüberdosierung / Opiatvergiftung
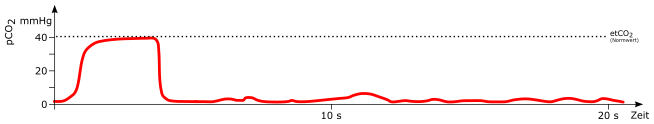
Exponentieller Abfall
mögliche Ursachen:
-
Herz-Kreislauf-Stillstand
-
Herzinfarkt mit verminderter Auswurfleistung
-
hoher Blutverlust / Volumenmangelschock
-
Lungenembolie
-
rascher Abfall des Blutdrucks
Konstant erhöht
mögliche Ursachen:
-
Hyperthermie
Konstant erniedrigt
mögliche Ursachen:
-
Reanimation
-
Atemwegsverlegung durch Schleim
-
Hypothermie
Hinweis für niedriges CO2 in der Lunge als Folge einer mangelnden Perfusion.
Plötzlicher Abfall auf Null
mögliche Ursachen:
-
Unterbrechung der Verbindung zum Beatmungssystem
-
Undichtigkeit im Probenentnahmesystem
-
versehentliche Extubation
-
vollständiger Atemwegsverschluss
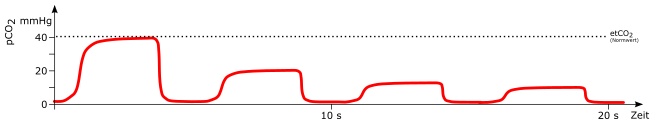
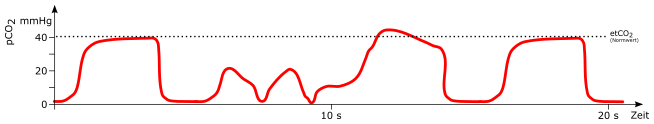
Schrägstellung des Plateaus
mögliche Ursachen:
-
chronisch obstruktive Lungenerkrankung (COPD)
-
Asthma
-
teilweise Verlegung des Tubus
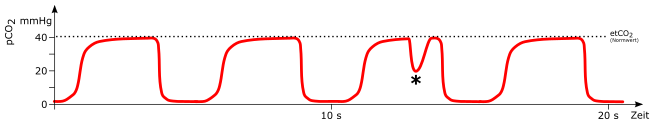
Irregulär
mögliche Ursachen:
-
temporäre Undichtigkeiten im Beatmungssystem
-
temporärer, teilweiser Verschluss des Beatmungssystem (zum Beispiel abknicken während Umlagerung)
Steigende Grundlinie
mögliche Ursachen:
-
Verunreinigung des Sensors
Quellenangaben
- Luxem J., Runggaldier K., Karutz H., Flake F. (2020) Notfallsanitäter Heute, 7. Auflage
- Enke K., Flemming A., Hündorf H.-P., Knacke P. G., Lipp R. Rupp P. (2019) Lehrbuch für präklinische Notfallmedizin , 6. Auflage
- flexikon.doccheck.com
- https://nerdfallmedizin.de/2022/08/01/nerdfacts-folge-4-2022-nasenbluten/
- https://rd-factsheets.de/fs/epistaxis/
- https://www.msdmanuals.com/de/profi/multimedia/video/wie-nasenbluten-behandelt-wird-epistaxis
- www.san-erlangen.de
Version
|
Kürzel |
Datum | Info |
|---|---|---|
| Version SCOPMNOE 24.0 | 09/2025 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!
Interpretation Tubustiefe/Maskentiefe
Endotracheale Intubation
Die endotracheale Intubation sowie die anschließende Kontrolle der korrekten Tubusposition ist in der Präklinik aufgrund vieler Umstände (schlechte Lichtverhältnisse, Umgebungslärm, Zeitdruck etc.) deutlich schwieriger als in der Klinik. Mit der Kapnometrie kann man zwar eine ösophagealen Tubusfehllage auch präklinisch sicher feststellen, aber die Detektion einer endobronchialen Fehllage ist hingegen deutlich schwieriger. Nachfolgend findet sich eine Tabelle mit Angaben der empfohlenen Einführtiefen zur zusätzlichen Tubuslagenüberprüfung.
Die Tubustiefe beträgt bei Erwachsenen 20–24 cm. Mit Einführtiefen von maximal 20–21 cm bei Frauen und 22–23 cm bei Männern ist eine endobronchiale Tubusfehllage am sichersten zu vermeiden. Bei tieferer Lage besteht ein dringender Verdacht auf einseitige (endobronchiale) Intubation.
| Alter | Entfernung Lippe - Tracheamitte [cm] |
| Frühgeborene | 10 |
| Reife Neugeborene | 11 |
| 1-6 Monate | 11 |
| 6-12 Monate | 12 |
| 2 Jahre | 13 |
| 4 Jahre | 14 |
| 6 Jahre | 15-16 |
| 8 Jahre | 16-17 |
| 10 Jahre | 17-18 |
| 12 Jahre | 18-20 |
| 14 Jahre und mehr | 20-24 |
Quellen:
Bernhard M, Böttiger BW. Out-of-hospital endotracheal intubation of trauma patients: straight back and forward to the gold standard! Eur J Anaesthesiol 2011; 28: 75–76
Larsen R. Endotracheale Intubation, Larynxmaske und Larynxtubus. Anästhesie und Intensivmedizin für die Fachpflege. 2016 Jun 14:103–38.
i-gel (Plus)
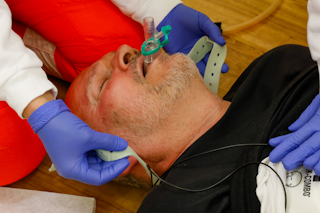
Die horizontale, schwarze Linie im Bereich des Beißkeils des i-gel (Plus) zeigt die optimale Position an. Die obere Zahnreihe sollte mit der Linie abschließen. Generell ist jedoch darauf zu achten, dass die Maske bis zu einem federnden Widerstand und einem dementsprechenden Beatmungserfolg eingeführt werden soll, dies kann von der Markierung abweichen.
Larynxtubus (LTS-D)
Die Kontrolle der Einführtiefe erfolgt beim Larynxtubus mithilfe der Markierung am oberen Tubusabschnitt. Die zentrale Markierung sollte sich auf Höhe der oberen Zahnreihe des Patienten / der Patient:in befinden.
Hinweise zur Atemwegssicherung
- Entscheidend für das Überleben ist die hochqualitative Herzdruckmassage mit minimaler Unterbrechung.
- Zu Beginn der CPR ist so rasch wie möglich eine suffiziente Oxygenierung sicherzustellen. Dies wird in den meisten Fällen durch Beutel-Masken-Beatmung (inkl. Optimierung) zu erreichen sein. Das Vorbereiten der Atemwegssicherung darf die Suffizienz der Beutel-Masken-Beatmung nicht gefährden.
- In der Präklinik behandeln wir in der Regel nicht nüchterne Patient:innen und die Personalressourcen sind begrenzt. Aus diesem Grund wird eine möglichst frühzeitige Atemwegssicherung empfohlen. Trotzdem kann im Einzelfall die Atemwegssicherung aus einsatztaktischer Sicht oder mangels Erfolgsaussicht unterlassen werden, wenn dies der medizinisch verantwortlichen Einsatzkraft sinnvoll erscheint.
NKI-Anwendung
- Die ETI darf nur durchgeführt werden, wenn eine Möglichkeit zur Kapnographie besteht.
- Die einschlägigen gesetzlichen Bestimmungen (Rezertifizierung, schriftliche Einzelermächtigung) sind zu beachten. Ohne schriftliche Einzelermächtigung durch den Chefarzt / ÄLRD ist eine Durchführung der ETI im RKNÖ nicht zulässig.
- Nach einer NKI-Anwendung ist dieses Formular auszufüllen.
Erläuterungen
- Diese Behandlungsleitlinie wurde vom ÄLRD des RKNÖ freigegen nach intensiver Diskussion der Priorität der Atemwegssicherung.
- Es gibt kaum oder keine wissenschaftliche Evidenz zu "Beutel-Masken-Beatmung vs. SGA oder ET". Große Studien gibt es nur zur Fragestellung, ob SGA oder ET besser ist. Die Atemwegssicherung wurde an erste Stelle gesetzt, weil die Analyse präklinischer Reanimationen im RKNÖ darauf schließen lässt, dass die Qualität der Beutel-Masken-Beatmung nicht immer sehr hoch ist und dass auch ein hohes Aspirationsrisiko besteht. Darüber hinaus spielt ein gesicherter Atemweg ein:e Helfer:in frei, weil die Beatmungen leichter durchgeführt werden können, ohne dass jedes Mal eine Beatmungsmaske dicht auf das Gesicht aufgesetzt werden muss.
- Der/Die Notfallsanitäter:in soll immer sofort mit der Beutel-Masken-Beatmung (Optimierung durch Doppel-C Griff) beginnen um eine frühestmögliche Oxygenierung zu ermöglichen. Im Anschluss muss der/die Notfallsanitäter:in entscheiden, ob er ein supraglottisches Atemwegsdevice setzen oder weiter mit der Maske beatmen möchte. Diese Entscheidung kann von unterschiedlichen Faktoren beeinflusst werden:
- Eintreffzeit Notarztmittel oder NKI
- Erfolgsaussicht der Intubation mit SGA (Anatomie der Atemwege, sonstige Faktoren, die das Setzen eines SGA erschweren)
- Effektivität der Beutel-Masken-Beatmung
Version
| Version BLLNOE 24.1 |
03/2026 |
Adaptierung der BLL auf i-gel (Plus) als SGA. Anpassungen an Formulierungen und Layout. Empfohlener Ablauf der Beatmungsstruktur hinzugefügt. i-gel (Plus) zu Interpretation Tubustiefe/Maskentiefe hinzugefügt; Notfallkoniotomie als Maßnahme NA in Ablaufgrafik hinzugefügt |
| Version BLLNOE 24.0.2 |
03/2025 |
Änderung Darstellung Klappboxen |
| Version BLL NOE 24.0.1 |
12/2024 |
Information Tubustiefe und Erläuterung hinzugefügt |
| Version BLLNOE 24.0 |
06/2024 |
Darstellung nach neuem Designkonzept |
| Version 1.1 | 12/2021 | Ursprungsversion |
Keine Gewährleistung für ausgedruckte Versionen - aktuell ist nur die Online-Version https://rdmed.n.roteskreuz.at/ oder die RKNÖ-App-Version (Aktualisierung alle 24h)!